日外会誌. 126(1): 16-21, 2025
特集
少子化時代のこどもの外科医療のあり方
3.少子化時代における小児外科のあり方-こども病院小児外科と大学外科学教室内の小児外科の交流-
|
北海道大学大学院医学研究院 消化器外科学教室 I 河原 仁守 , 本多 昌平 , 武冨 紹信 |
日本の出生数は近年著しく減少しており,2023年には約72万人にまで減少した.そのため,大都市圏を除いて新生児手術症例数は非常に少なくなっている.それでも新生児外科症例の死亡率は1970年代の約50%から2018年には4.4%に低下し,現在まで周産期医療の向上が見て取れる.しかし,少子化に歯止めがかからない中で2009年度より医師養成数が増加したことも影響し,小児外科医の数は2006年では661人であったが2022年では849人と増加している.そのため,若手小児外科医が経験する手術症例数が激減しており,今後小児外科医療の維持・向上をどうするのかといった課題に直面している.
少子化時代におけるこども病院の小児外科が若手小児外科医に対する教育的な役割は,十分な経験を提供するだけではなく,こども病院に集まってきた他の小児外科医達と連携して生じる人事交流によるブレイクスルーが生じる場であると考える.また,大学外科学講座内の小児外科では,成人領域における最新の外科治療を小児外科に応用するなど,新しい技術を小児外科医療に取り込める場である.立場の違うこども病院と大学病院内の小児外科医が,流動して人事交流することは,新しいブレイクスルーが生じるのに重要で,若手小児外科医は広い視野を持って経験を積んで欲しい.
キーワード
少子化, 若手小児外科医, 新生児手術, 教育, 人事交流
I.はじめに
日本の出生数は近年著しく減少傾向にある.第2次ベビーブームであった1973年に約209万人であった出生数は徐々に減少し,2000年には約120万人,2016年に約98万人となり,初めて出生数が100万人を割り込んで8年が経過した.さらに90万人台を割り込んで5年が経過し,2023年の出生数は約72万人と,少子化の勢いが止まる気配がない状態である.一方で,厚生労働省による「医師・歯科医師・薬剤師統計の概況」1)において小児外科医の数は2006年では661人であったが,2022年では849人と実数は増加している.これは2009年度より医学部入学定員数が増加に転じたことで,2022年の医学部入学定員は9,374人と,医師養成数増加前の2008年の7,793人より1,581人増加したことに伴い,小児外科医数が増加した結果であり,全医師数における小児外科医の割合(0.3%)は変わっていない2).
このような少子化が進み,都市部と地域での偏在はあるものの小児外科医の絶対数が増加している今,若手小児外科医1人が経験する手術症例数が十分に足りているのか,どのように教育すべきなのかという問題に直面している.ここでは年間数百件の手術症例数のあったこども病院でのフェローとして2年間,外科医長として5年間勤務した後,現在大学外科学教室内の小児外科医として勤務している自身の経験をもとに,今後の展望について概説したい.また,2024年の第40回日本小児外科学会秋季シンポジウムでは「少子化時代における小児外科医育成」をテーマにしており,日本小児外科学会の考える今後の小児外科医の在り方について,方向性を示していただけることを期待している.
II.少子化時代の新生児手術の現状
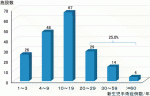
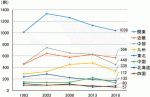
1964年に日本小児外科学会の第1回学術集会が開催された翌年の1965年に初めて『日本における新生児外科の現況』が報告され,以後5年ごとにアンケート調査が行われ「新生児外科の現状」が学術集会で報告されている.直近では2018年の集計結果が2020年の小児外科学会雑誌に報告されている3).その中で,今回からNCD-P登録データからの解析であったため,今までとは対象が異なっているものの,外科・小児外科における新生児外科手術症例数は2008年が2,986例,2013年が2,865例,2018年が2,828例と緩やかに減少傾向にある.さらに,症例数別の施設の頻度として,年間新生児手術症例数が10~19件の施設が67施設(35.6%)と最多であり,20例以上の施設は全体の25%,逆に9例以下の症例数しか経験のない施設は74施設(40.8%)にもなり(図1),多くの施設で1カ月に1件前後の新生児手術経験で技術の維持,後進の育成を行っている現状が浮き彫りになった.また地域別の新生児手術症例数の推移をみても,関東地方が圧倒的に多く,次いで近畿・中国地方と続くが,東北・中国・北海道・四国地方など少子化が一層進んでいる地域では小児外科医が経験する新生児手術症例数はかなり少ないことが見て取れる(図2).
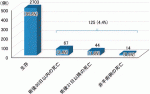
それでも新生児外科疾患全体の死亡率は,1970年代の約50%から2008年には10%以下に低下し,2018年の今回の報告では4.4%となっている(図3).施設種別にみると認定施設,教育関連施設,その他の施設において死亡率はそれぞれ4.8%,3.2%,3.8%と大きな差は認められなかった.これは手術件数の多い認定施設では,小児外科医だけでなく,産科や新生児科,小児麻酔科医,小児集中治療医など周産期医療に携わるすべての医師の経験値が高く,協力が得られる体制が整っているため,重症度が高い症例を対象にしても良好な治療成績を保てていることが推察される.やはり今以上に治療成績を維持・向上させるためには若手小児外科医が十分な経験を積む機会が必要なのは言うまでもない.
III.NCD登録症例に見る小児外科領域の手術の現状
専門領域が「小児外科」で登録されたNCD登録症例のAnnual Reportが日本小児外科学会NCD連絡委員会より報告されている4)
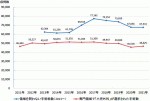
5).それによると2021年に日本外科学会に関連してNCDに登録された16歳未満の小児手術総数は67,531件で,そのうち小児外科領域の小児手術数は46,625件(69.0%)でおおむね横ばいで推移している(図4)が,2017年をピークに1年間当たりの手術症例数が5,000症例程度減少している.このうち,認定施設と教育関連施設で全体の9割弱の手術が行われていた.さらに小児外科専門医が術者・指導的助手・助手のいずれかの形で関与している割合は全登録数の89.7%に達し,その割合は低年齢層ほど高く,日齢30以下の新生児手術では97.3%であり,新生児外科の特殊性から小児外科医のニーズは今後も続くであろう.一方で,2020~2021年に内視鏡外科手術企図割合は,16歳未満手術全体のおよそ1/3(32.3%),6歳未満の1/4(25.7%),1歳未満の1/5(20.0%),日齢30以下であれば1/12(8.0%)のみであり,低年齢であればあるほどたとえ小児外科専門医が関与している手術であっても内視鏡手術企図割合が低くなっていた.例えば胆道拡張症に対しては腹腔鏡手術が2016年に,2022年4月にはロボット支援下手術が保険収載された.それでも胆道拡張症手術において腹腔鏡手術を企図される割合は2017~2018年では30%台,2020~2021年でも約4割前後にとどまっている.新規に腹腔鏡手術を導入する施設の増加も十分考えられるが,それよりも腹腔鏡手術を行っている施設に患者が集約している可能性も否定しきれず,なかなか腹腔鏡手術が普及していない現状が推測される.
IV.少子化時代のこども病院の役割
自身は小児外科専門医取得の前後2回にわたり非常に多くの手術症例数を有するこども病院で働く機会に恵まれただけでなく,さらに小児外科医長として5年もの間,若手小児外科医へ手術指導を行いながら自身の経験を深めることができた.その経験より少子化時代におけるこども病院小児外科医について意見を述べさせていただく.
NCD登録によると,認定施設であっても16歳未満小児手術数,新生児手術数の最頻値はそれぞれ101~200件/年,10~19件/年,であり,少子化時代における若手小児外科医が十分な症例を経験できる機会は都市部の数施設に限られていることが見て取れる3).そのため,多くの若手小児外科医は手術症例数の多い施設での修練を希望する現状がある.もちろん全員が希望通りの修練を受けられるわけではなく,手術症例数の多い認定施設であっても多くの若手小児外科医を受け入れた結果,1人あたりが執刀する症例数の機会は反比例して減少してしまうジレンマがある.それでも年間手術件数の多い認定施設は数多くの若手小児外科医を受け入れてほしい.執刀医としてだけでなく,カンファレンスでディスカッションし,助手として手術に参加し,チームの一員として周術期管理にかかわることも十分な経験になる.さらに認定施設に集まった小児外科専門医取得を目指す若手小児外科医同士は,今後長く続く小児外科医人生において気兼ねなく話ができる大切な相談相手となっている.また,同じ術式であっても各施設で行ってきた手術手順の差異に触れることで,新たな気付きが生まれ,より洗練された術式へと昇華するきっかけになった.執刀医としての経験だけでない,日本全国から集まってきた「人事交流」から得られるものこそ外科治療の進歩に欠かせないブレイクスルーのきっかけになるものだと考える.そしてこれらの経験を各地方に持ち帰ることで小児外科治療の進歩が日本中へ波及することへつながり,全国の小児外科治療成績の向上につながると信じている.こども病院における小児外科は,これらの人事交流から生まれるブレイクスルーが起こる場として機能し続けて欲しい.
V.大学外科学講座内の小児外科
手術症例数の多いこども病院で十分な経験を積むことができた後に,現在の北海道大学病院消化器外科Ⅰ教室の診療グループの一つである小児外科グループへ入り,7年ぶりに大学病院勤務をすることになった.ここでは十分なディスカッションのもとに自身の経験を受け入れていただき,従来北海道大学消化器外科Ⅰ小児外科グループが行っていた術式を大きく変えたものも多くある.逆に,1例1例を非常に大切にしており,十分成長するまで外来フォローアップを続け長期成績を蓄積している点など,大切にすべき診療姿勢も多くあった.このように自身も,同施設に長く勤務している小児外科医もお互いに刺激しあうことこそ,前述した「人事交流」の成果だと考えている.
さらに小児グループからだけではない北海道大学病院消化器外科Ⅰ教室内の成人領域からも数多くの刺激を受けている.大学病院,成人外科領域では小児外科と違って専門領域がはっきりしている.そのため,専門領域における技術の進歩や変化に敏感であり,自分たちの強みを理解しつつ積極的に新しいことを取り入れるチャレンジ精神を持ち,内視鏡手術など手術情報を共有しながら振り返りを行うだけでなく,後進への指導へ役立てるなど,絶え間なく技術向上を続けている.その成果もあり,消化管グループにおける初発直腸がんに対するロボット支援下手術の割合は8割を超え,肝臓グループにおいても腹腔鏡手術だけでなく,ロボット支援下手術の適応を広げている最中である.新しい技術を導入する際にも,綿密な計画と術後の振り返りをしっかりと行いながら導入しているため,治療成績はますます向上している姿を傍で見てきた.
自身がこども病院に勤務していた時の思いではあるが,こども病院単体では成人領域では当たり前になりつつある新しい手術技術に触れる機会がなかったことに強い危機感を覚えていた.ロボット支援下手術が小児外科領域において絶対に正しいとは言わないが,特定の領域においてその優位性は疑う余地がない.しかし,現在の日本のこども病院でロボット支援下手術が行えるようになるのはどれだけ先のことになるのか見当もつかない.そのころには成人領域ではさらに新しい技術が誕生しているだろう.
また,成人領域では虫垂炎や鼠経ヘルニアなどのcommon diseaseなども含めて内視鏡手術が一般的で,むしろ直視下の手術を知らない若手外科医の方が多くなっている.個人的には小児外科医を目指す若手外科医には,外科専門医取得後も成人外科領域で十分すぎるほどの修練を積んでから小児外科領域へ専従となっていただき,われわれが持っていない成人領域のテクニックを小児外科の手術現場に持ち込んでほしいと願っている.それも世代間の「人事交流」だと思っている.
VI.おわりに
出生数が減少しているわが国では,一人の小児外科医が経験する症例数が以前と比較して限られているのは事実である.その中で,外科医療の進歩にcatch upしながらも後進の教育と技術を継承していかねばならないという困難に直面している.こども病院と大学外科学教室内の小児外科と両方で働いた自身の経験からすると,こども病院での臨床スキルを大学に持ち込むことも,大学病院で触れる先進技術を小児外科へ普及させることも,どちらも等しく重要で,どんどん人事交流してバックグラウンドの違う小児外科医が交じり合うことが新たなブレイクスルーを生じるきっかけになるのでは,と感じている.小児外科専門医取得前後の小児外科医達には是非とも1か所にとどまらずに広い視野を持ってほしいと切に願う.
利益相反:なし
文献
1) 厚生労働省ホームページ.2024年8月29日. https://www.mhlw.go.jp/toukei/list/33-20.html
2) 前田 由美子 :医師養成数増加後の医師数の変化について.日医総研リサーチ・レポートNo.126,2022.2024年9月1日. https://www.jmari.med.or.jp/result/report/post-3418/
3) 日本小児外科学会学術・先進医療検討委員会:わが国の新生児外科の現状‐2018年新生児外科全国集計‐.日小外会誌,56:1167-1182,2020.
4) 日本小児外科学会NCD連絡委員会:National Clinical Database(小児外科領域) Annual Report 2021.日小外会誌,59:912-918,2023.
5) 日本小児外科学会NCD連絡委員会:National Clinical Database(小児外科領域) Annual Report 2020.日小外会誌,59:72-78,2023.
PDFを閲覧するためには Adobe Reader が必要です。