日外会誌. 121(1): 123-124, 2020
定期学術集会特別企画記録
第119回日本外科学会定期学術集会
特別企画(7)「医療安全―患者と医師が信頼しあえる外科医療を目指して」
4.レジリエンスに基づいた消化器外科手術における医療安全への取り組み
|
1) 鹿児島大学病院 医療環境安全部安全部門 内門 泰斗1)2) , 尾本 至2) , 佐々木 健2) , 有上 貴明2) , 大脇 哲洋2) , 前村 公成2) , 夏越 祥次2) (2019年4月20日受付) |
キーワード
レジリエンス・エンジニアリング, 医療安全, 消化器外科手術, NCD Feedback
I.はじめに
1999年に米国で「人は誰でも間違える(To Err Is Human)」が発刊されたが,2013年の米国死亡原因の第3位がMedical errorによるものであったという報告は,衝撃的であった.一方,日本でも1999年に患者取り違え手術,消毒薬の誤注射事故があり,医療安全元年とされ,様々な医療安全活動が推進されてきたが,2014年に発生した外科手術での死亡事故の報道は,まだ記憶に新しい.医療安全推進において,学習の機会を日常的に行われていることへ広げ,うまく行くことを増やすというレジリエンス・エンジニアリング1)という考え方が導入されており,当科でも行ってきた取り組みと現状を述べる.
II.医療事故調査制度の現状
医療事故調査制度は,日本における医療事故を背景に医療の安全を確保するために,医療事故の再発防止を行うことを目的に2015年10月より施行された.医療事故の定義は,「当該病院等に勤務する医療従事者が提供した医療に起因し,又は起因すると疑われる死亡又は死産であって,当該管理者が当該死亡又は死産を予期しなかったもの」である.医療事故調査・支援センターより2018年の年報が公表されており,起因した医療別の報告数の中で,分娩を含む手術が2016年には224件(55%),2017年には177件(48%),2018年には163件(43%)あり,年次減少傾向にはあるが,全体の半数近くに上っていることがわかる.さらに内訳をみると,消化器外科の手術と限ったわけではないが,開腹,腹腔鏡下が2016年には74件(33%),2017年には50件(28%),2018年には40件(24%)で,2割を超えている2).この現状から,死亡に至らないアクシデント,インシデントが発生しているという認識が必要と考えられる.
III.当教室におけるレジリエンス・エンジニアリングに基づいた取り組み
当教室でも学習の機会を日常的に行われていることへ広げ,うまく行くことを増やすレジリエンス・エンジニアリングという考え方を導入し,常に頭の中で考える仕事のやり方(WAI:Work-As-Imagined)と実際の仕事のやり方(WAD:Work-As-Done)との両者を近づける努力を行うようにした1).WAIとして,初診時から入院中,医師間だけでなく看護師,薬剤師とチームとして病棟内での問題点共有を図る.さらに術前カンファレンスにおいては,各臓器のグループの医師参加のもと,患者・腫瘍因子に基づく問題点を抽出し,主治医グループの診断,計画する手術について再検討を行う.また,術前のインフォームド・コンセントにおいてNCD(National Clinical Database)全国登録データを利用し,Risk Calculator3)による個別の術前状態を加味した術後合併症リスクを提示している.提示できる術式は,限られているものの,食道切除再建術,胃切除術,胃全摘術,結腸右半切除術,低位前方切除術,肝切除術,膵頭十二指腸切除術,急性汎発性腹膜炎手術の8術式において利用可能である.次にWADとして,術後カンファレンス・回診において術前問題点への対応,術中・術後の対応を把握する.また,手術ビデオクリニックを行い,より良い手技操作を話し合う.教室を超えたカンファレンスとして,月1回多職種によるCancer Boardの開催や消化器・乳腺甲状腺外科,心臓血管外科,呼吸器外科,小児外科の4外科合同カンファレンスを開催し,手術適応や治療法の工夫など検討している.また,術後30日死亡,手術関連死亡だけでなく,手術部位感染,縫合不全,肺炎など術後合併症の発生率について,NCD Feedbackを利用し,全国成績と自施設の比較だけでなく,期間別に比較でき,質の指標として利用可能である3).
IV.当院全体における医療安全活動
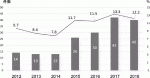
インシデントレポートのネガティヴイメージは根強く,報告の重要性の理解とネガティヴイメージの払拭のために,全職員に対して,研修だけでなく,根気強く機会を設けて周知している.また,医師からの報告推進のため,医師が報告すべきインシデント対象項目を明文化した.当院での医師からのインシデント報告割合は,全体の15%であり,年次増加している.中でも,影響レベル3b以上(アクシデント)が8割を占め,特に外科医師からの影響レベル3b以上(アクシデント)報告の4割が治療・処置に関するものであった.消化器外科医師からは,2014年までは10%以下であったが,2015年以降,全医師の10%を超え,最近では,12%程度の報告数を維持している(図1).
V.おわりに
レジリエンス・エンジニアリングに基づいて,多職種間の良好なコミュニケーション・情報共有,患者自身も含めた個別リスクの共有,NCDによる全国,期間別の術後合併症の比較,アクシデントだけでなく,軽微なインシデントの病院への報告を行うことが,消化器外科手術の質を高め,安心で安全な医療の提供を可能にするものと考えられる.
利益相反:なし
文献
1) 中島 和江:レジリエンス・エンジニアリングの医療安全への応用.手術医学,36(3):57-59,2015.
2) 一般社団法人日本医療安全機構:医療事故調査・支援センター2018年報.一般社団法人日本医療安全機構,p10,2019.
3) 一般社団法人National Clinical Database HP, NCD Feedback. [ https://registry3.ncd.or.jp](2019年4月閲覧)
PDFを閲覧するためには Adobe Reader が必要です。