日外会誌. 126(2): 131-137, 2025
特集
外科医の働き方改革
2.心臓血管外科における働き方改革
|
国立病院機構函館医療センター院長,3学会構成心臓血管外科専門医認定機構代表幹事 椎谷 紀彦 |
心臓血管外科専門医認定機構が毎年実施してきたアンケート調査(回答率100%)では,新規申請者(≒専攻医)の週平均労働時間は66.1時間,更新申請者でも59.2時間で,全診療科の中で最も長時間である.対策として,①認定修練施設の症例数要件引き上げと専攻医の再配置により緩徐に施設集約化を進め,医療の質・研修効率の確保と働き方改革を両立する,②タスクシフトを認定要件化する,③労働時間減少による収入減の対策としてインセンティブ確保を目指し,高次専門医認定制度(3階部分)を構築する,の3点を掲げ,制度改革に取り組んできた.①は既に2023年から実施し,2028年には認定修練施設が22%減少し,心臓胸部大血管領域基幹認定施設は半減する見込みである.専攻医を2年以上基幹施設に在籍させることで,緩徐に集約化が進むことを期待している.②では,「胸部・心臓・血管外科領域特定行為研修修了看護師登録制度」に登録した看護師が週40 時間以上診療科病棟業務に専従することと,semi-closed 集中治療室において特定行為研修修了看護師または集中治療専門医により24 時間体制で治療が行われていることを求める方向で検討中である.心臓血管外科医の多くが,病棟業務の代行とICUのon call体制を望んでいるためである.働き方改革の理念である,医療の質と安全性の向上,持続可能な医療提供体制の構築を具現するため,法律で労働時間を制限しなくても,健全に医療が行われる環境が構築されることを望むものである.
キーワード
施設集約化, タスクシフト・シェア, 特定行為研修修了看護師, クローズドICU, インセンティブ
I.はじめに
働き方改革関連法案は,安倍内閣で最も成功した政策であると評価する向きもある.日本人は働き過ぎであるという認識は古くから海外の外科医にも広まっており,1990年代,Homburgの心臓血管外科Schäfers教授(当時)は「過労死」という日本語を知っていた.15年前,中国地方の大学院生・心臓血管外科医が,緊急手術明けに出張先へ向かう途中に交通事故死するという痛ましい事故があったことは,ご存じの方も多いと思われる.本件は訴訟となり,一審で大学側の安全配慮義務違反が認められ,大学側も控訴しなかった.大学側が裁判を通じて問題点を認識し,改善の決意を表したものと評価されている.10年の時を経て「働き方改革関連法」が施行され,本年4月からは,まだ10年以上の特例水準を容認する期間があるものの,医師にも適用が開始された.その功罪,ならびに実効性を評価するには,年月の経過を待たなければならないが,少なくとも社会に大きなインパクトを与えたのは事実である.筆者の世代とは異なり,わが国の将来を担う世代には「time performance」という概念が広まっており,働き方改革は世代意識にマッチしたものであると言える.
一方で医療界,特に心臓血管外科領域では,「労働時間制限は医療の質を低下させる」,「skill upのため,より多くの経験をしたいのに妨げになる」,「時間外労働時間が減ると収入減になる」という意見も根強い.わが国の心臓血管外科医療の質が,外科医の献身的な長時間労働によって支えられてきたことは紛れもない事実であり,疲労と心臓外科手術成績には関係が無いという報告もみられる1).一方で,疲労が外科医のパフォーマンスに悪影響を及ぼすという研究成果も存在し2),「働き方改革は,医療従事者の健康と働きやすさの確保のみならず,医療の質と安全性の向上,持続可能な医療提供体制の構築に資するもの」という理念も尊重されねばならない.医師の労働対価が,年次と勤務時間によって決定される職場が多いわが国においては,心臓血管外科医の貢献を評価する指標が労働時間に依存しているのも事実である.働き方改革が真の意味で定着するためには,これらの問題点個々について,十分に対策を講じることが必要である.
筆者は,3学会構成心臓血管外科専門医認定機構(以下,心血機構)の責任者(代表幹事)として,「働き方改革はわが国の心臓血管外科医療を,より良い方向へ転換する好機である」と捉え,専門医制度の設計を通じて働き方改革時代の医療の質,研修効率,収入の問題に取り組んできた.未だ道半ばではあるが,本稿では,その現状をご紹介させて頂く.
II.心臓血管外科医の働き方の現状
心血機構では,毎年,専門医認定新規・更新申請者を対象に多岐にわたるアンケート調査を実施し,制度設計に生かしてきた.回答率は常に100%で,アンケート調査の限界はあるものの貴重なデータである.新規申請者(主に専攻医)アンケート2023年版(n=123)では,週あたりの労働時間は平均66.1時間,A水準に収まらない医師は70%で,前年(n=146:68.3時間,72%)に比べて若干改善しているものの,未だ過酷であった.更新申請者では状況は若干良好,かつ改善傾向がみられるが,週あたりの労働時間は2023年(n=567)で平均59.2時間,2022年(n=273)は平均63.1時間,A水準に収まらない医師は2023年で42%,2022年は65%であった.週あたりの労働時間は,2012年の労働政策研究・研修機構調査3)において最も長時間であった救急科の54時間を,60時間以上の割合(≒A水準に収まらない)も,同調査において最多であった外科(サブスペシャルティが区別されていないため心臓血管外科を含むと思われる)の43.1%をしのぐものであり,特に専攻医の働き方改革の遅れが目立つ.
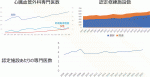
一方,2020年の日本心臓血管外科学会調査(回答数636)では,「働き方改革を実行するために必要だと思うのは?」という設問(一つのみ選択)への回答は,施設集約化が45.1%と最多で,次にタスクシフトが33.6%,インセンティブが17.7%であった.施設集約化が多数を占めたのは,小規模施設は在籍医師数が少なく,医師個人にかかる負担が大きいことを示しており,小規模施設が多いわが国特有の状況を反映している.一見,働き方とは無関係なインセンティブが一定の割合で含まれているのも,医師の労働対価が年次と勤務時間によって決定される職場が多いため,労働時間減が収入減に直結するわが国の現状を反映している.心臓血管外科専門医数は年々増加しており,2024年2月現在で2,619名となっているが,認定修練施設も年々増加しているため,1施設あたりの専門医在籍数の増加はわずかであり,1施設あたり4.5人ほどに留まっている(図1).これでは,完全な2チーム体制とすることは難しい.わが国の心臓血管外科手術においては,各領域でvolume-outcome relationshipが確認されており4)
~
6),施設集約化は,働き方改革のみならず,医療の質確保,研修効率の確保に不可避の問題である.
III.心臓血管外科専門医認定機構の対応
心血機構では,①施設認定要件の手術症例数を引き上げることで施設集約化(地域拠点化)を図る,②タスクシフトを施設認定要件化する,③診療報酬上のインセンティブ確保の土台として,高次専門医認定制度(3階部分)を構築する,の三つの方針を立て,制度改革に取り組んでいる.その原動力となっているのは,毎年のアンケート調査結果である.
1.施設集約化(地域拠点化)
2023年のアンケート結果では,新規申請者の79%,更新申請者の80%が施設集約化に賛成であった.これは,2022年(新規・更新いずれも82%)と変わらず,世代を超えた心臓血管外科医の共通認識である.かかる背景の下,心血機構では,2023年から修練施設認定の手術症例数要件を,年間50(従来の関連施設要件)から100に引き上げた.この措置により旧認定修練施設の更新が完了する2028年には,施設数が22%程減少する見込みである(2023年のデータに基づく).さらに,基幹施設を領域別認定(心臓胸部大血管,先天性,血管外科)に変更し,その症例数を領域別100(先天性は71)に引き上げた.この措置により2028年には,心臓胸部大血管領域基幹認定施設は半減する見込みである.同時に,質の高い医療(volume-outcome relationshipに基づく)を多く経験することは研修効率を高めるとの理念に基づき,専攻医を最低2年間,領域別基幹認定施設に配属することとした.心臓血管外科専門医取得に必要な研修期間は3年以上であり,症例数が多い施設への専攻医再配置が促進され,施設集約化が緩徐に進むことを期待している.集約化は本来,行政の仕事と考えられるが,現状では,これが,学会が対応できる唯一の方策と考えている.
2.タスクシフト・シェア
2020年の日本心臓血管外科学会調査では,長時間労働の要因は以下の四つに集約される.①術前説明,②術後管理,③当直回数,④夜間/休日の呼び出し.①は,外科医が担わなければならない部分を切り分けることで,メディカルスタッフにシェアしてもらうことが可能である.④は,施設集約化により複数チームを構築することで緊急手術対応が減り,ある程度の軽減が期待される.一方で②③は「術後急性期管理を心臓血管外科医が寝ずの番で担っている」現状を打破しない限り,改善は見込めない.実際,認定修練施設の修練責任者を対象とする2021年の日本心臓血管外科学会調査結果(回答数320,回答率59%)に基づく著者の解析結果では,時間外労働時間は施設規模より術後管理体制によって左右されていた(後述).すなわち,①~③は,タスクシフト・シェアによって改善が可能(によらなければ改善できない)部分であり,速やかな対応が必要である.
日本胸部外科学会では,2008年より厚生労働省科学研究費政策科学総合研究事業7)の支援を得て,フィジシャン・アシスタント(PA),ナース・プラクティショナー(NP)制度の導入を目指した活動を行ってきた.看護師の特定行為研修制度は,これら先人の努力によって構築されたものである.日本心臓血管外科学会では,2022年に「特定行為研修修了者の会」を立ち上げている.2023年2月の第54回日本心臓血管外科学会学術総会(会長:著者)では,修了者の会メンバーによるシンポジウムが開催され,チームとして何を目指すのか,障壁は何か,活発に議論された.2024年には,日本胸部外科学会を中心とする5学会合同で「胸部・心臓・血管外科領域特定行為研修修了看護師登録制度」が立ち上げられ,活動の輪は,さらに広がっている.
2023年の専門医申請時アンケートでは,新規申請者の90%が周術期管理を担う医療職の導入を望み,91%が集中治療科専門医によるICU管理の導入を望んでいた.2022年にはそれぞれ86%,84%であり,その要望は益々高まっている.更新申請者も,2022・23年ともに85%程度が集中治療科専門医によるICU管理の導入を望んでいた.一方で現状では,特定行為研修修了看護師(以下,特定看護師)の導入は,診療科配属が15%程度(2022年は12%程度),ICU配属が2022・23年共に14%前後に留まっており,ICUが集中治療科専門医によって管理されている(週の一部を含む)施設も40%程であった.
これらを背景として心血機構では,5年後を目処に「胸部・心臓・血管外科領域特定行為研修修了看護師登録制度」を活用したタスクシフト・シェアを修練施設の領域別基幹認定の要件とすることを決定した.具体案は,執筆時点現在(2024年10月末),最終煮詰め段階にあるが,表1の内容を考えている(表1).これは2020年の日本心臓血管外科学会調査結果(以下,①~③)と,認定修練施設の修練責任者を対象とする2021年の日本心臓血管外科学会調査結果に基づく著者の解析結果④を反映している.
①特定看護師に望む業務の上位は,病棟業務46.6%,ICU業務27%.
②病棟業務の内訳では,ペーシングリード抜去やPICC挿入などの特定行為の要望は4割に満たず,手術を除く説明・同意,検査オーダーや内服・注射の代行入力など,メディカルスタッフの診療科専任が必要な非特定行為が7割以上.
③ICU業務の内訳では,呼吸器管理,カテコラミン調整,創処置,ドレーン抜去など,ICU所属の看護師にもシフトすることが可能な特定行為が上位.
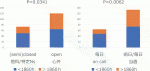
④術後管理がon call体制の施設と外科医が毎日ないしは術日に当直管理をしている施設の間に,勤務時間に60時間以上の差があり,集中治療科専門医またはICU勤務の特定看護師に任せて帰宅可能な施設と,外科医が宿直管理している施設の間にも,勤務時間に差がある(図2).
すなわち,成人心臓外科領域要件における特定看護師の「診療科業務専従」は病棟業務を想定したものであり,ICUでは心臓血管外科医のon call対応を想定して,集中治療科専門医または特定看護師の「24時間常駐」を求めたものである.医療の質の点でも,high intensity staffing ICU=主治医が強制的に集中治療チームのコンサルテーションを受け,closed ICU(ICU患者が昼夜を問わず集中治療科専門医による治療を受け,ICU診療の責任は集中治療科専門医が負う)の運営形態を取るもの=におけるケアは,入室する心臓血管外科術後患者の予後を改善すると報告されている8).かかるタスクシェアは,重症患者の容態変化に対応して遅滞なく集中治療を開始でき,心臓血管外科医だけでは対処しきれない多臓器不全患者の治療が可能な点でも有利と考えられる.
なお小児心臓領域では,こども病院で特定看護師の育成が進んでいないことに配慮し,特定看護師の診療科配属は除外した.また血管外科領域では,ICU管理を要する症例が心臓外科より少ないこと,末梢血管の超音波検査や包括的高度慢性下肢虚血(CLTI)の創処置などに時間を取られることに配慮し,独自の要件とした.今後,広く意見を募り,最終化していく予定である.
3.インセンティブ
施設集約化やタスクシフト・シェアとは異なり,インセンティブ確保の道のりは険しい.手術料などの診療報酬は費やされたリソースをベースに決定されており,医療費総額など国策が絡むためである.さらにドクターフィーの概念がないわが国では,インセンティブは病院に入るため,外科医に直接的な恩恵にはなりにくい.休日・時間外・深夜加算が良い例である.例え医師個人にインセンティブがついても良い働き方に直結するわけではなく,働き方改革の悪影響を軽減するのみである.しかし,この問題を放置しては,リスクが高く勤務時間も長い上に緊急呼び出しが多い,心臓血管外科のような診療科のなり手は減少する一方である.
時間をかけて苦労して修得した技術を正当に評価して欲しいという希望は,心臓血管外科医が共通して持っていると思われる.しかし,より質の高い結果を提供し得る高難度医療にインセンティブを付ける場合,外科医側の質も問われなければならない.技量が不足している医師が「点数が高い」という理由で安易に実施し,悪い結果を招きかねないからである.この観点からは,当該医療技術を術者または指導助手として提供した場合にインセンティブがつく医師を,専門家が認定する仕組みが必要となる.医療費に限りがあるため,医師に対するインセンティブについては,対象となる医師数に制限が必要というのは厚労省の見解でもある.
これに沿って心血機構では,3階認定を検討している.具体的には,既に認定医・指導医制度が確立されている日本低侵襲心臓手術学会(J-MICS)などの指導医を3階として追認し,指導医が実施あるいは指導した場合に,当該手術にインセンティブを付けてもらうことを目指すものである.原資は,非認定医が指導医なしに実施した場合に診療報酬を減額することで捻出可能と考えられる.2024年度の診療報酬改定で,急性期充実体制加算に心臓胸部大血管外科手術100例以上(成人心臓基幹認定要件と同じ)を加えていただいた案件を見ても,厚労省は「医療の質」や「働き方改革」に資する提案には前向きである.専門医の日本専門医機構認定への移行も追い風となっているため,各領域・手技に細分された認定システムを,心血機構が3階として追認することで,インセンティブの道を拓くことを目指している.

IV.おわりに
心臓外科医はking of surgeonと称される花形であったが,今では「ブラック企業」と認識され,1980年代をピークに世界的に志望者は減少してきた.われわれは,わが国に働き方改革が導入されたのを好機として,この現状を打破し,良質な医療を持続可能な形で提供しなければならない.一方で,イーロンマスクのX(旧twitter)買収で明らかになったように,米国では労働時間に上限はない.著者が留学していたバカンスの国フランスでも,地位が上の人ほどバカンス取得期間は短く,労働時間は長かった.現在も,北米の胸部外科レジデントは,病棟当番日には朝5時前には出勤し,病棟回診や当日入院患者のカルテ記載を済ませなければならない.少なくとも研修課程の一時期には,事情が許せば,時には労働時間の制限を超えることが容認されても良いのではないかとも思う(現在はまだ,特例C水準があるが,10年間の特例である).自己研鑽か労働か,といった議論が横行するのは,わが国の病院経営が逼迫しているためであり,医師へのインセンティブを含め診療行為の対価から抜本的な見直しが必要ではないだろうか.働き方改革の理念を具現するため,法律で労働時間を制限しなくても,健全に医療が行われる環境・文化が構築されることを望んで止まない.
謝 辞
学会調査結果をご提供頂いた,日本心臓血管外科学会働き方改革WG副委員長,柴崎郁子先生に感謝申し上げます.
利益相反:なし
文献
1) Ellman PI , Law MG , Tache-Leon C , et al.: Sleep deprivation does not affect operative results in cardiac surgery. Ann Thorac Surg, 78: 906-911, 2004.
2) Reijmerink IM , van der Laan MJ , Wietasch JKG , et al.: Impact of fatigue in surgeons on performance and patient outcome: systematic review. Br J Surg, 111:znad397, 2024.
3) 独立行政法人労働政策研究・研修機構:勤務医の就労実態と意識に関する調査.JILPT 調査シリーズ No.102 2012年9月.
4) 幕内 晴朗 :心臓血管外科における施設集約化の動向と問題点.冠疾患誌,15:91-97,2009.
5) Okita Y : Current surgical results of acute type A aortic dissection in Japan. Ann Cardiothorac Surg, 5: 368-376, 2016.
6) Yoshimura N , Hirata Y , Inuzuka R , et al.:Effect of procedural volume on the outcomes of congenital heart surgery in Japan. J Thorac Cardiovasc Surg, 165: 1541-1550 e3, 2023.
7) 田林 晄一 :新しいチーム医療体制確立のためのメディカルスタッフの現状と連携に関する包括的調査研究.平成22年度総括・分担研究報告書.厚生労働省科学研究費政策科学総合研究事業2011年3月.
8) Ju YL , Kang PJ , Kim JB , et al.: Influence of a high-intensity staffing model in a cardiac surgery intensive care unit on postoperative clinical outcomes. J Thorac Cardiovasc Surg, 159: 1382-1389, 2020.
PDFを閲覧するためには Adobe Reader が必要です。