日外会誌. 124(4): 324-331, 2023
特集
外科的冠動脈血行再建術の現状と展望
3.Off-pump CABGとOn-pump CABG
|
JA長野厚生連北信総合病院統括院長,東京医科歯科大学名誉教授 荒井 裕国 |
Off-pump CABG (OPCAB)は,人工心肺を用いないCABGとして2000年代初頭に急速に発展し,本邦では現在,単独CABGの57%で施行されている.現在までに多くのOn-pump CABG (ONCAB)との無作為比較試験,メタ解析が行われているが,OPCABの有効性に関する評価は,未だに議論が分かれている.OPCABによる周術期脳梗塞のリスク軽減効果は明らかであるが,無作為比較試験においては生命予後に関する明らかな優位性は証明されていない.これは,無作為比較試験ではリスクの低い症例が対象となるためと考えられる.OPCABの有効性は,術前の予測死亡リスクが高くなるほど顕著になり,術者の習熟度によっても左右される.術者がOPCABに習熟していないと不完全血行再建率が高くconversion率も高くなり,結果的に遠隔成績が悪化する.一施設当たりのCABG数が限られている本邦においては,手術チーム全体としての習熟度を保つためにも一定数以上のOPCABを日常的に施行することが必要であり,全国平均で50%台のOPCAB施行率は妥当と思われる.今後は,パイオニア的役割を果たしてきたOPCAB第一世代の外科医から次世代外科医への技術の伝承が課題である.
キーワード
Off-pump CABG, OPCAB
I.はじめに
冠動脈バイパス術(CABG)は,1960年代に登場した術式であるが,当初は,人工心肺の技術が追いついておらず,人工心肺を用いない心拍動下CABG(off-pump CABG:OPCAB)が行われた.その後,1970年代に人工心肺の急速な発達に伴い,CABGは急速に普及した.しかしながら,人工心肺の使用に伴う動脈硬化病変の飛散に伴う脳梗塞や全身性の炎症反応に伴う腎機能障害,不整脈などの様々な合併症がやがて問題となり,1990年代後半頃からOPCABが再び見直されるようになった.2000年代初頭に,次々とOPCAB専用のデバイスが開発されることで技術革新が起こり,OPCABは急速に普及した.しかし,その後に行われたいくつかの無作為比較試験やメタ解析においてOPCABの優位性が示されず,欧米においてOPCABは減少し,その施行率は単独CABGの20%に満たない.一方で,本邦においては単独CABG冠動脈の半数以上がOPCABによって施行されており,術式に対する評価が欧米とは異なる.本稿では,OPCABの現状とエビデンスについて論じる.
II.本邦OPCABの現状と早期成績
本邦のCABG件数の年次推移を単独CABGで見ると,薬剤溶出ステントが登場するまでは症例数が増加し続け,2022年の21,626件をピークに,その後,減少に転じた(図1).その後,COVID-19の影響もあって2020年には11,172件と,最盛期の約半数となっている.更に70歳以上が56%と高齢者が多いのも本邦のCABGの特徴である.
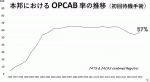
本邦におけるOPCAB率は,1996年は5%に満たなかったものが,急速に増加し,2004年には60%を超えた(図2).この時期に,スタビライザー,ハートポジショナー,CO2ブローワー,自動吻合器等のOPCAB関連の様々なデバイスが開発されたことがOPCABの急速な普及を後押しした.その後,60%台半ばであったが,2017年以降やや減少し,2020年は57%に留まっている.
本邦OPCABの手術成績は,2020年の日本冠動脈外科学会HPのデータ(図3)によると,OPCAB完遂例では,術後30日以内の死亡率0.3%,入院死亡率0.6%と極めて良好である1).一方,人工心肺使用下心停止CABGの30日死亡率は0.8%,入院死亡率は1.5%であった.人工心肺使用下に心拍動ないしVfでCABGが行われた場合,30日死亡率は1.7%,入院死亡率は2.4%とさらに高かった.一方で,2.2%と少ないながらも,OPCABを意図した症例が血行動態悪化など何らかの理由で術中に人工心肺使用に移行(conversion)している.これらのconversion症例の30日死亡率は5.3%,入院死亡率は7.4%と極めて高い.OPCABは,完遂されれば手術リスクを軽減するが,術中に人工心肺使用に移行した場合は逆に手術リスクが高くなる.
術中の脳梗塞発症率を見ると,OPCAB完遂例が1.3%,conversion例が2.4%.ONCABは心停止下,心拍動下ともに3.0%と,OPCABの優位性が示されている(図4).
以上の結果は,日本心臓血管手術データベース(JCVSD)のデータを日本冠動脈外科学会が解析したもので,本邦CABGのほぼ100%近い症例をカバーしており,本邦の実態を極めて正確に示している.このように,本邦においては,単独CABGの50%以上がオフポンプで施行されており,その早期手術成績は国際的にみても極めて良好である.しかしながら,conversion症例の成績は不良であり,OPCAB施行にあたっては,適正な患者選択と手術を完遂できる術者の技量が求められる.



III.OPCABの早期成績のエビデンス
ISMICS(国際低侵襲心臓手術外科学会)は,メタ解析(102の無作為比較試験:19,101例を対象)の結果より,人工心肺使用CABG(on-pump CABG:ONCAB)に比べたOPCABのリスク軽減効果は,脳梗塞(クラス Ⅱa),腎機能障害(クラス Ⅱa),輸血量(クラス Ⅰ),呼吸不全(クラス Ⅰ),心房細動(クラス Ⅰ),創感染,人工呼吸・ICU・入院期間(クラス Ⅰ)としている2).
このうち,生命予後に関わる最も重要で明確なリスク軽減効果は,周術期の脳梗塞であろう.Kowalewskiらの行ったメタ解析(対象19,192例)によると,OPCABはONCABに比べて,術後30日以内の脳梗塞発症率をオッズ比で28%低下させていた3).
OPCABの脳梗塞のリスク軽減効果は,人工心肺を使用しないことのみならず大動脈に対する手術操作の有無も関与すると考えられている.Zhaoらによるメタ解析(37,720例が対象)によると,部分遮断ないしハートストリングを用いたOPCABはONCABよりも術後30日以内の脳梗塞発症リスクが低く,更に大動脈に全く操作を加えないanoartic OPCABは,他のどの手技よりも有意に脳梗塞発症のリスクが低かった4).OPCABは,大動脈に手術操作を加えずに有茎動脈グラフトのみを用いることで,更に脳梗塞のリスクを軽減できると考えられる.
2009年にNew England Journal of Medicineに発表された2,203症例を対象に行われた無作為比較試験であるROOBY試験の結果は,当時OPCABを推奨する外科医に対して大きな衝撃を与えた5).OPACBとONCABの術後30日死亡率は7.0% vs 5.6% (p=0.19)で有意差を認めないが,術後1年後の複合アウトカム(死亡・心筋梗塞・再血行再建)ではOPCABが有意に悪く(9.9% vs 7.4% p=0.04),その理由として不完全血行再建率がOPCABで有意に高く(17.8% vs 11.1% p<0.001),術後1年の冠動脈造影においてOPCABのグラフト開存率が有意に低い(82.6% vs 87.8% p<0.01)こととされた.エビデンスレベルが高いとされるこの研究の結果が転機となって,欧米においてはOPCABの施行率が減少に転じた.しかしながら,この研究の致命的な問題点は,手術を施行した外科医のOPCAB習熟度の低さである.術者の年間OPCAB施行数は平均8例であり,レジデント症例も多く含まれており,OPCABからONCABへのconversion率は12.4%と極めて高かった.
その後,OPCABのアウトカムが,術者の習熟度に左右されるかどうかが議論となり,2018年にBenedettoらが明確な解答を出した.2,094,094例を対象とした観察研究で,症例数の少ない施設(年間29例以下)と外科医(年間19例以下)では,OPCABがONCABに比べて入院死亡のリスクを上げるが,症例数の多い施設(年間164例以上)と外科医(年間48例以上)では,OPCABが入院死亡のリスクを下げていた.施設および外科医の経験値の高さが,入院死亡に大きく影響することが明らかとなった6).
OPCABの術後早期のアウトカムは,特に手術リスクの高い症例ほど優位性が出やすいとされる.PuskasらによるSTS データベースを用いた研究が有名で,ONCABにおいては,予測死亡率の増加に比例して実際の死亡率が増加するが,OPCABでは,予想される死亡率が2.5から3%以上になるとそれ以上予測死亡率が高くなっても,実際の死亡率はほとんど増加しなかった7).Kowalewskiらの行ったメタ解析(対象19,192例)においても同様な結果が示されており,手術リスクが高くなるほどOPCABによる死亡・心筋梗塞・脳梗塞のリスク軽減効果が高かった3).すなわち,ハイリスク症例ほど,OPCABの恩恵が得られることが理解できる.
IV.OPCABの遠隔成績のエビデンス
OPCABの遠隔成績としては,ROOBY試験8),CORONARY試験9),GOPCAB試験10)の三つの無作為比較試験が代表的である.
2017年にROOBY試験の5年成績が報告された8).術後5年において,OPCABはONCABに比べて死亡率が有意に高く(15.2% vs 11.9%, p=0.02),MACE(死亡・再血行再建・心筋梗塞)も有意に高い(31% vs 27%, p=0.046)という結果である.しかしながら,conversion症例を除くと,OPCABとONCABの5年死亡率は各々13.5% vs 11.0% (p=0.09),MACEは29.1% vs 26.5% (p=0.21)と有意差を認めておらず,OPCABを完遂した症例では,ONCABと同等の遠隔成績が得られていた.
CORONARY試験は,4,752人を対象に行われた無作為比較試験である9).手技に習熟した外科医(2年間で少なくとも100例のOPCABの経験)によって行われ,conversion率は7.9 %であった.5年成績で,死亡・心筋梗塞・腎不全・再血行再建の複合アウトカムにおいて,OPCAB 23.1% vs ONCAB 23.6%(p=0.72)と有意差を認めなかった.経験ある外科医が行えば,OPCABは,ONCABと同様の遠隔成績が得られることが示された.
GOPCAB試験は,75歳以上の2,539例に行われた無作為比較試験で,少なくともROOBY試験以上のOPCABの経験を持つ術者によって行われ,conversion 率は9.7 %であった10).OPCABの5年死亡率は,ONCABと有意差を認めず(31% vs 30% p=0.71),死亡・心筋梗塞・再血行再建率の複合アウトカム(34% vs 33% p=0.704)も,有意差を認めなかった.
やはり,遠隔成績においてもOPCABの習熟度がその結果を左右することが明白で,Gaudinoらのメタ解析(104無作為比較試験,20,627症例が対象)によると,全体としてOPCABはONCABに比べて遠隔期の死亡リスクが高いものの,その成績はconversion率で大きく分かれた11).すなわち,conversion率が10%を超えると遠隔期の生存率が低下し,更にconversion 率と不完全血行再建率に強い相関を認めた.OPCABに不慣れでconversion率が高くなると,不完全血行再建率が高くなり,結果的に遠隔成績が悪くなっていると考えられた.
両側内胸動脈の遠隔成績を研究したART試験のサブ解析でも同様の結果が得られている12).ART試験の3,102例のうちの40%にあたる1,252例がOPCABで行われており,conversion率は2.5%(本邦の平均値にほぼ等しい)であった.ONCABと比較したところ,バイパス枝数はOPCAB 3.2枝vs ONCAB 3.1枝 (p=0.88)と差が無く,10年の遠隔死亡率および死亡・心筋梗塞・脳梗塞・再血行再建の複合アウトカムともに有意差を認めなかった.しかし,オフポンプ経験数の少ない外科医の行ったOPCABでは,有意に吻合枝数が少なく,conversion率が高く,心血管死亡率が高かった.ここでも同様に,習熟した外科医によるOPCABでは,ONCABと同等の遠隔成績が得られると指摘されている.
しかしながら,OPCABに習熟した外科医が行っても,遠隔成績ではONCABに対する非劣勢が示されるだけで,OPCABの優位性は証明されていない.一因として,無作為比較試験の対象となる症例群の予測死亡率が低く(ROOBY試験1.9%,GOPCAB試験3.8%),研究デザインにハイリスク症例が含まれないことが挙げられるだろう.
V.本邦のエビデンス
本邦からのエビデンスレベルの高い報告は限られているが,2005年に小林らが報告した術後早期成績に関する多施設共同の無作為比較試験(167例)において,OPCABはONCABと同様の安全性と血行再建の完全性で行われ,早期グラフト開存率も同等であった.因みにこの研究における外科医は,OPCABの経験数が200例以上であった13).
また,最近,沼田らによって報告された観察研究の結果も興味深い14).JCVSDに登録された2008年から2010年に年間50例以上の単独CABGが行われた41施設の7,724例(OPCAB:5,574例 vs ONCAB: 5,574例)を対象として,Propensityマッチングさせた2,007例を比較検討した観察研究である.術後30日以内の死亡率はOPCABが0.4%と,ONCAB1.1%に比べて有意に低く(p=0.01),脳梗塞もOPCABが0.8%とONCABの1.7%に比べて有意に低く(p=0.01),術後早期のアウトカムは,脳梗塞リスク軽減のみならず死亡リスクにおいてもOPCABの優位性が明確に示された.一方で,術後7年の生存率(OPCAB 86.1% vs ONCAB 88.1%)と,複合アウトカム(72.0% vs 73.9%),心臓死回避率(97.3% vs 97.1%)のいずれも有意差を認めず,遠隔期のアウトカムに関してはOPCABとONCABは同等であった.
VI.OPCABを標準手術とするべきか?
OPCABの捉え方に関しては,二つの考え方があり得る.一定以上の習熟度のある外科医が施行することを前提として,それでもOPCABとONCABが同等の遠隔成績であるならば,1)わざわざOPCABを行う必要はなく,症例を選んで行えばよい.2)OPCABを行うことによる不利益が患者に生じないのならば,標準術式をOPCABにしても構わない.全く正反対の考え方である.1)の考え方は,論理的ではあるが,OPCABは,術者のみならずチームとしての習熟度が要求される術式であり,普段からOPCABに習熟していないと手術の安全性と精度が担保しきれない点で問題がある.特に本邦においては,一施設当たりの症例数が限られているので,普段からOPCABに慣れ親しんでおかないと,OPCABがその効果を発揮するハイリスク症例において安全に施行することができない.しかしながら,人工心肺のリスクが低い症例で,わざわざOPCABを行うべきとも言い難く,ましてや修練過程にある外科医が行うとしたら,ONCABとすべきであろう.意見が分かれる所以であり,どちらが良いとは言い難い.いずれにせよ,手術チーム全体としての習熟度を保つためには一定数以上のOPCABを日常的に施行することが必要であり,本邦における全国平均で50%台のOPCAB施行率は妥当と思われる.
VII.なぜ,本邦においてはOPCAB率が高いのか?
日本人独特の手先の器用さもあるかもしれないが,脳合併症に対する内科医の厳しい目と本邦施設の特性,保険制度,術中術後の徹底したグラフト評価がその理由として挙げられる.本邦のCABG対象症例は,過半数が70歳以上と高齢者が多く,手術リスクの高い症例が多い.欧米諸外国に比べてCABGに対するカテーテルインターベンションの比率が高く(19:1),侵襲性の低さで内科医と競合する必要性に迫られている.本邦では,一施設当たりの症例数が限られており,普段から手術チームがOPCABに習熟していないと手術の安全性と精度が担保しきれない.本邦においては,OPCABを行った際に30万円の手術加算が付いており,全てではないにしても使用したデバイスの価格が保険でカバーされている.術中の超音波血流計や心外膜エコーによるグラフト評価に1症例当たり25,000円の保険償還がついており,術中グラフト評価がルーティン化されている.更に,術後の冠動脈造影やCTによるグラフト評価が多くの施設で行われており,日常的に手術成績が術者にフィードバックされて手技の向上の一助となっている.全国平均としてのOPCABのconversion率は2.2%と極めて低く,このことは本邦OPCABの技術力の高さを示している.こうした様々な背景が,本邦のOPCAB率を押し上げていると考えられる.
今後の課題は,次世代への技術の伝承である.OPCABの黎明期からこの手術に携わってきた世代の外科医が一線を退く時期となっており,次世代の外科医の育成が急務である.OPCAB第一世代の外科医が手技を習得していった2000年代初頭に比べてCABGの件数は約半数と減り,一方で患者の傷度は上がっている.日本冠動脈外科学会では,シミュレーションを用いた冠動脈吻合技術競技会を定期的に開催して,若手教育に学会を挙げて取り組んでいる.臨床の機会は限られているので,こうしたシミュレーション教育なども活用して,次の世代の外科医には,本邦冠動脈外科医の匠の技であるOPCABの技術を是非とも引き継いでいってもらいたい.
VIII.おわりに
OPCABは,習熟した術者が行えば,早期および遠隔期のアウトカムが向上し,特にハイリスクの患者に対して恩恵のある術式である.本邦のOPCABは,施行率の高さのみならず質の高さにおいても国際的な評価は高い.サブスペシャルティとしてこの技術力を如何に維持し,次世代へと伝承するかが,今後の課題である.
利益相反
特許使用料:SBカワスミ株式会社
講演料など:日本メドトロニック株式会社
文献
1) 日本冠動脈外科学会ホームページ.2023年2月5日. www.jacas.org/enquete/
2) Puskas JD, Martin J, Cheng DC, et al.: ISMICS Consensus Conference and Statements of Randomized Controlled Trials of Off-Pump Versus Conventional Coronary Artery Bypass Surgery. Innovations, 10: 219-229, 2015.
3) Kowalewski M, Pawliszak W, Malvindi PG, et al.: Off-pump coronary artery bypass grafting improves short-term outcomes in high-risk patients compared with on-pump coronary artery bypass grafting: Meta-analysis. J Thorac Cardiovasc Surg, 151: 60-77, 2016.
4) Zhao DF, Edelman JJ, Seco M, et al.: Coronary Artery Bypass Grafting With and Without Manipulation of the Ascending Aorta A Network Meta-Analysis. J Am Coll Cardiol, 69: 924-936, 2017.
5) Shroyer AL, Grover FL, Hattler B, et al.: On-Pump versus Off-Pump Coronary-Artery Bypass Surgery. N Engl J Med, 361: 1827-1837, 2009.
6) Benedetto U, Lau C, Caputo M, et al.: Comparison of Outcomes for Off-Pump Versus On-Pump Coronary Artery Bypass Grafting in Low-Volume and High-Volume Centers and by Low-Volume and High-Volume Surgeons. Am J Cardiol, 121: 552-557, 2018.
7) Puskas JD, Thourani VH, Kilgo P, et al.: Off-Pump Coronary Artery Bypass Disproportionately Benefits High-Risk Patients. Ann Thorac Surg, 88: 1142-1147, 2009.
8) Shroyer AL, Hattler B, Wagner TH, et al.: Five-Year Outcomes after On-Pump and Off-Pump Coronary-Artery Bypass. N Engl J Med, 377: 623-632, 2017.
9) Lamy A, Devereaux PJ, Prabhakaran D, et al.: Five-Year Outcomes after Off-Pump or On-Pump Coronary-Artery Bypass Grafting. N Engl J Med, 375: 2359-2368, 2016.
10) Diegeler A, Börgermann J, Kappert U: Five-Year Outcome After Off-Pump or On-Pump Coronary Artery Bypass Grafting in Elderly Patients. Circulation, 139: 1865-1871, 2019.
11) Gaudino M, Benedetto U, Bakaeen F: Off- Versus On-Pump Coronary Surgery and the Effect of Follow-Up Length and Surgeons’ Experience: A Meta-Analysis. J Am Heart Assoc, 7:e010034, 2018.
12) Taggart DP, Gaudino MF, Gerry S, et al.: Ten-year outcomes after off-pump versus on-pump coronary artery bypass grafting:Insights from the Arterial Revascularization Trial. J Thorac Cardiovasc Surg, 162: 591-599, 2021.
13) Kobayashi J, Tashiro T, Ochi M, et al.: Early Outcome of a Randomized Comparison of Off-Pump and On-Pump Multiple Arterial Coronary Revascularization. Circulation, 112(suppl 9): I338-I343, 2005.
14) Numata S, Kumamaru H, Miyata H, et al.: Comparison of long‑term outcomes between off-pump and on‑pump coronary artery bypass grafting using Japanese nationwide cardiovascular surgery database. Gen Thorac Cardiovasc Surg, 70: 531-540, 2022.
PDFを閲覧するためには Adobe Reader が必要です。