日外会誌. 124(3): 276-282, 2023
特集
がん診療における層別化医療の現状と今後の展望
8.小児固形がんにおける層別化医療の現状と今後の展望
|
九州大学 小児外科 田尻 達郎 , 川久保 尚徳 |
小児がんは1万人に1人が発症すると言われており,年間新規診断例が2,000~2,500人と少ないものの,小児(19歳以下)の病死原因の第1位であり,現在,年間約500名が死亡している.
現在,日本小児がん研究グループ(JCCG)の中で固形腫瘍分科会としては,外科として小児外科医が中心となる神経芽腫委員会,肝腫瘍委員会,腎腫瘍委員会,胚細胞腫瘍委員会の他に各臓器の外科医が必要である横紋筋肉腫委員会,ユーイング肉腫委員会(整形外科医とも連携),脳腫瘍委員会(外科は脳外科医が中心)の七つの疾患委員会で構成され,血液腫瘍分科会と連携して活動が行われており,本邦における小児がん全体の質の高い臨床研究を進める基盤が構築されている.
本稿においては,小児固形がんにおける層別化治療の現状として,JCCG固形腫瘍分科会の中で脳腫瘍以外の小児腫瘍で症例数の多い三つの疾患委員会(神経芽腫委員会,肝腫瘍委員会,腎腫瘍委員会)の臨床研究を基盤とした本邦の層別化治療の現況と展開について述べる.今後,JCCGと全国の小児がん拠点病院が共同で小児がんの臨床試験を実施する地域の医療機関に対して治療相談を含む連携の強化につとめ,日本全体の小児がん治療成績向上に貢献することが期待される.
キーワード
小児がん, 小児固形がん, 層別化治療, JCCG, 臨床研究
I.はじめに
小児がんは1万人に1人が発症すると言われており,年間新規診断例が2,000~2,500人と少ないものの,小児(19歳以下)の病死原因の第1位であり,現在,年間約500名が死亡している(人口動態調査).本邦における小児悪性固形腫瘍に対する治療は,30年前までは欧米のグループスタディの治療プロトコールを基準に各施設の判断で行われてきたが,本邦全体の治療水準は欧米の治療成績に遥かに及ばなかった.わが国における小児悪性固形腫瘍に対する全国規模の研究班としては,1985年から年長児の予後不良な進行神経芽腫に関しては,集学的治療による治療成績向上を目指して厚生労働省研究班による多施設共同研究が行われてきた1).また,乳児に関しては,1994年から予後良好な乳児神経芽腫に対する治療を軽減し,適正な治療法を確立することを目指して多施設共同研究が行われてきた2).
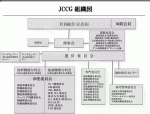
正式なスタディグループとしては,日本小児肝癌スタディグループ(JPLT)が1989年に,日本ウィルムス腫瘍スタディグループ(JWiTS)が1996年に,日本横紋筋肉腫研究グループ(JRSG)が2000年に設立され,そして,神経芽腫に関しては,神経芽腫全体を包括するグループとして2006年に日本神経芽腫スタディグループ(JNBSG)が発足した.それぞれの臨床研究グループの活動により,日本全体の小児悪性固形腫瘍の成績は,欧米に肩を並べる程度までに向上してきたが,まだ,本邦独自の臨床試験の結果を十分に国際的に発信できるまでには至っていなかった.このような状況を踏まえて,血液腫瘍の臨床研究グループである日本小児白血病リンパ腫研究グループ(JPLSG)と六つの小児固形腫瘍グループの連携を深め,質の高い臨床研究を進めることを目的に,平成25年6月に全ての小児がんの臨床研究グループを統合する日本小児がん研究グループ(JCCG)設立準備委員会が立ち上げられ,規約の策定,各種委員会の設置,学会や海外グループとの連携体制の構築,人材育成や研修会の企画,プロトコール審査,モニタリング等のあり方,および既存の枠組みやインフラを活用した事務局機能,データセンター,中央診断,検体保存等のあり方が検討され,JCCGは,平成26年12月にNPO法人としてスタートした(図1).2016年4月からは,JNBSGはJCCG神経芽腫委員会,JPLTはJCCG肝腫瘍委員会,JWiTSはJCCG腎腫瘍委員会,JRSGはJCCG横紋筋肉腫委員会へ正式に移行した.また,これまで存在しなかった小児胚細胞腫瘍に対するグループスタディとして新たにJCCG胚細胞腫瘍委員会が設立され,現在は,固形腫瘍分科会としては,外科として小児外科医が中心となる神経芽腫委員会,肝腫瘍委員会,腎腫瘍委員会,胚細胞腫瘍委員会の他に各臓器の外科医が必要である横紋筋肉腫委員会,ユーイング肉腫委員会(整形外科医とも連携),脳腫瘍委員会(外科は脳外科医が中心)の七つの疾患委員会で構成され,血液腫瘍分科会と連携して活動が行われている.以上のようにJCCGの設立により,ようやく本邦における小児がん全体の質の高い臨床研究を進める基盤が構築された.
本稿においては,小児がんにおける層別化治療の現状として,JCCG固形腫瘍分科会の中で脳腫瘍以外の小児腫瘍で症例数の多い三つの疾患委員会(神経芽腫委員会,肝腫瘍委員会,腎腫瘍委員会)の臨床研究を基盤とした本邦の層別化治療の現況と展開について述べる.
II.JCCG神経芽腫委員会(JNBSG)
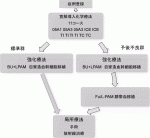
2006年に日本神経芽腫研究グループ(JNBSG)が設立され,データセンター,中央病理・分子診断,検体センター等の基盤整備,わが国の全神経芽腫を対象に多施設臨床試験を行われてきた.神経芽腫の特徴はその生物学的多様性にあり,年齢,病理診断,臨床病期,MYCN遺伝子の増幅の有無を中心とした分子診断に基づいたリスク分類が予後・治療に重要であり,臨床研究もリスク分類別に進行している.年長児に発症し転移を有することの多い高リスク群に対しては,手術のみでの治癒は困難であり,化学療法・手術・造血幹細胞移植を伴う大量化学療法・放射線治療を併用する集学的治療が必要となっている.この高リスク群の臨床研究として,JNBSGの最初の臨床試験であり,従来の厚生労働省研究班のJANB98を基本骨格とした「高リスク神経芽腫に対する標準的集学的治療の後期第Ⅱ相臨床試験」(JN-H-07)の3年全生存率(OS)69.5%±6.6%,3年無増悪生存率(PFS)30.5%±7.9%という結果を受け3),日本独自の治療コンセプトとして,寛解導入化学療法および自家造血幹細救援療法を併用した骨髄破壊的大量化学療法を先行させ,局所療法としての外科療法および放射線療法を大量化学療法後に遅延させて行う治療の安全性と有効性を評価する「高リスク神経芽腫に対する遅延局所療法第Ⅱ相臨床試験」(JN-H-11)が,2011年5月から登録開始され,2018年に追跡も終了し,現在,発表準備中である.また,寛解導入化学療法にIfosfamide/Cisplatin/Etoposide(ICE)療法を加えることで治療強度を上げ,大量化学療法をBusulfan/Melphalan(BU/MEL)療法に変更することでより強くする「高リスク神経芽腫に対するICE療法を含む寛解導入療法とBU+LPAMによる大量化学療法を用いた遅延局所療法第Ⅱ相臨床試験」(JN-H-15)も2016年から全国登録が開始され,2019年に試験終了し,発表準備中である.現在は,治療強度を上げる目的で,Killer cell immunoglobulin-like receptor(KIR)リガンドミスマッチの同種臍帯血移植を加えた「高リスク神経芽腫に対する化学療法の追加及び予後不良群に対するKIRリガンド不一致同種臍帯血移植による層別化治療の多施設共同前向き臨床試験」(JN-H-20)が進行中である(図2).
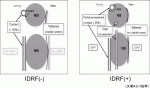
また,低・中間リスク群では,その予後良好な側面から治療強度の低減をコンセプトとして治療戦略がなされている.診断時の術前画像に基づくIDRF(Image Defined Risk Factors)(図3)という因子から手術合併症のリスクを判定し,腫瘍摘出するか生検を行うかを判断して治療を行う臨床研究である「IDRFに基づいた治療合併症の軽減を目的とする観察研究(低リスク群 JN-L-10)と臨床試験(中間リスク群 JN-I-10)」を2010年から開始した4).JN-L-10は,すでに成果を報告しているが,生存率を損なうことなく,手術合併症が軽減されている結果を得ている.JN-I-10は,2019年より特定臨床研究に移行し,2020年3月現在,登録継続中である.また,乳児の神経芽腫低リスク群に対して,血清でのMYCN増幅の有無によって腫瘍の自然退縮および分化を期待した無治療経過観察が安全に行い得るかについて前方視的に観察することを目的とする臨床研究「初診時血清診断による神経芽腫の無治療経過観察」(JN-L-16)が,2016年から開始されている5).また,2022年からは低リスク・中間リスク群の化学療法後に残存した腫瘍に対する治療とその後の予後を前方視的に観察することを目的とする臨床研究「低中間リスク群神経芽腫の残存腫瘍に対する観察研究」(JN-LI-21)が開始されている.
III.JCCG肝腫瘍委員会(JPLT)
肝芽腫の治療には,化学療法と肝切除による完全腫瘍摘出が原則である.わが国では小児肝癌に対する多施設共同研究を行うグループとして,1991年に日本小児肝癌スタディグループ(JPLT)(現JCCG肝腫瘍委員会)が発足した.当初はシスプラチンとピラルビシンを用いたCITA療法を取り入れ,JPLT-1(1991~1998)として,日本小児外科学会の病期分類に基づいて術前術後化学療法と外科切除を行う観察研究が行われた6).ついで,JPLT-2(1999~2010)では,国際的に他のグループとも比較できるようにPRETEXT(PreTreatment Extent of Tumor)分類を臨床病期に用いて観察研究が行われた.
PRETEXTⅠ 1区域に腫瘍があり,となり合う3区域に腫瘍がない
PRETEXTⅡ 1または2区域に腫瘍があり,となり合う2区域に腫瘍がない
PRETEXTⅢ 2または3区域に腫瘍があり,となり合う腫瘍フリーの2区域がない
PRETEXTⅣ 4区域にすべてに腫瘍がある
ここでは原則として,遠隔転移のないPRETEXTⅠを除くすべての腫瘍に対して術前化学療法を施行することとした7).そしてJPLT-3(2013〜)においては,CHIC(Children’s Hepatic tumors International Collaboration:小児肝腫瘍国際共同研究)における解析に基づき,肝芽腫を標準,中間,高リスクの3群に分ける新たなリスク分類が導入されることになった.さらにJPLT2からの中央病理診断に加えて,Webシステムを用いた中央画像コンサルタントシステム,肝移植検討委員会による検討が開始された.そして2018年からは,小児肝がん試験を実施している三つの大きな臨床研究グループ(欧州国際小児がん学会肝がん研究グループ(SIOPEL),米国小児がん研究グループ(COG),日本小児がん研究グループ(JCCG))による国際共同臨床試験であるJPLT4:PHITT(Pediatric Hepatic tumor International Therapeutic Trial)が開始された.ここでは,低リスクの治療軽減,中間リスクの治療レジメンの比較,高リスクに対する異なる寛解導入後治療レジメンを比較することなどを目的としており,国際共同でのエビデンスを蓄積し,標準治療の確立を目指している状況である.
IV.JCCG腎腫瘍委員会(JWiTS)
日本ウィルムス腫瘍スタディグループ(JWiTS)(現JCCG腎腫瘍委員会)は,日本における小児腎腫瘍治療の標準化を目指して1996年より開始された.米国National Wilms Tumor Study Group(NWTS)(現COG)の治療方針では,最初に腎臓とともに腎腫瘍の完全摘出を行い,手術所見から得られた正確な病期分類と病理組織所見をもとにその後化学療法および放射線療法を施行する.一方ヨーロッパを中心としたSociety of International Paediatric Oncology(SIOP)では腫瘍摘出前にまず化学療法を行い,腫瘍の縮小を図った後に腫瘍を摘出し,術後リスク分類に応じて化学療法,放射線療法を追加することを治療戦略としていた.両プロトコルともに治療成績に大差はないが,JWiTS-1(1996~2005)およびJWiTS-2(2006~2014)では,NWTSに準拠したプロトコルを採用しており,ここでは手術時の肉眼的,病理組織学的腫瘍伸展度と切除性の両者を加味したNWTS病期分類が用いられ,結果として全生存率は96.8%と極めて良好な成績であった.しかし,腎ラブドイド腫瘍などのunfavoralbe histologyでは依然として予後不良である8)9).現在,両側性腎芽腫プロトコール(RTBL14)が2014年からスタートしており,腎温存を主眼に置き,化学療法を先行して腫瘍の縮小を図ってから腎部分切除にて切除する方針となっている.また,上記で述べたようにこれまで米国と欧州で異なる治療strategyを導入していたが,2016年から欧米で導入されたUmbrella protocolにおいて,非典型的な臨床像を示す腎腫瘍においては,後腹膜経路の腎腫瘍生検を許容する形となり10),典型例では化学療法を先行する方針となった.これにより長年方針を異にしてきたSIOPとCOGが同一プロトコールにて治療を行うこととなり,本邦も現在,このUmbrella Protocolに沿った形で治療を標準化させる動きとなっている.
V.おわりに
現在,本邦における小児悪性固形腫瘍の臨床研究グループは,小児血液がんの臨床研究グループと統合してJCCGという新しい組織へと移行している.小児がんの医療提供体制については診療機能の集約化を目指し,平成25年2月に全国15カ所の小児がん拠点病院が整備されており,令和元年には施設が再選定されている.臨床研究法の施行による臨床試験への影響などクリアすべき問題はあるが,今後,JCCGと全国の小児がん拠点病院が共同で小児がんの臨床試験を実施する地域の医療機関に対して治療相談を含む連携の強化につとめ,日本全体の小児がん治療成績向上に貢献することが期待される.
利益相反:なし
文献
1) Sawaguchi S, Michio K, Uchino J, et al.: Treatment of advanced neuroblastoma with emphasis on intensive induction chemotherapy:A report from the Study Group of Japan. Cancer, 66: 1879-1887, 1990.
2) Matsumura T, Sawada T, Shikata T, et al.: Management for neuroblastoma infants in Japan. Korean J Pediatr Hematol Oncol, 4: 18-28, 1997.
3) Hishiki T, Matsumoto K, Ohira M, et al.: Results of a PhaseⅡtrial for high-risk neuroblastoma treatment protocol JN-H-07:a report from the Japan Childhood Cancer Group Neuroblastoma Committee(JNBSG). Int J Clin Oncol, 23: 965-973, 2018.
4) 田尻 達郎,米田 光宏,家原 知子,他:神経芽腫低・中間リスク群に対する臨床研究におけるIDRFの評価と外科治療ガイドライン.小児外科,43:1173-1178,2011.
5) 田尻 達郎:【小児固形がんの最新のトピックス】神経芽腫のトピックス.小児外科,48: 1185-1191,2016.
6) Sasaki F, Matsunaga T, Ohnuma N, et al.: Outcome of hepatoblastoma treated with the JPLT-1 (Japanese Study Group for Pediatric Liver Tumor) Protocol-1:A report from the Japanese Study Group for Pediatric Liver Tumor. J Pediatr Surg, 37: 851-856, 2002.
7) Hishiki T, Matsunaga T, Ohnuma N, et al.: Outcome of hepatoblastomas treated using the Japanese Study Group for Pediatric Liver Tumor (JPLT) protocol-2:report from the JPLT. Pediatr Surg Int, 27: 1-8, 2011.
8) Oue T, Fukuzawa M, Okita H, et al.: Outcome of pediatric renal tumor treated using the Japan Wilms Tumor Study-1 (JWiTS-1) protocol: a report from the JWiTS groupJapan Wilms Tumor Study (JWiTS) Group. Pediatr Surg Int, 25: 923-929, 2009.
9) Koshinaga T, Takimoto T, Oue T, et al.: Outcome of renal tumors registered in Japan Wilms Tumor Study-2 (JWiTS-2):A report from the Japan Children’s Cancer Group (JCCG). Pediatr Blood Cancer, 65:e27056, 2018.
10) Van den Heuvel-Eibrink MM, Hol JA, Pritchard-Jones K, et al.: Position paper:Rationale for the treatment of Wilms tumour in the UMBRELLA SIOP-RTSG 2016 protocol. Nat Rev Urol, 14: 743-752, 2017.
PDFを閲覧するためには Adobe Reader が必要です。