日外会誌. 122(1): 120-122, 2021
定期学術集会特別企画記録
第120回日本外科学会定期学術集会
特別企画(4)「希望と安心をもたらす医療安全管理―無過失補償制度の可能性も含めて―」
8.呼吸器外科領域の手術を安全に行うための取り組みと課題
|
千葉大学大学院医学研究院 呼吸器病態外科学 鈴木 秀海 , 清水 大貴 , 今林 宏樹 , 植松 靖文 , 伊藤 祐輝 , 小野 里優希 , 松本 寛樹 , 海寳 大輔 , 椎名 裕樹 , 佐田 諭己 , 山本 高義 , 田中 教久 , 坂入 祐一 , 石橋 史博 , 和田 啓伸 , 中島 崇裕 , 吉野 一郎 (2020年8月14日受付) |
キーワード
呼吸器外科手術, 医療安全, 診療システム, 教育, 経営
I.はじめに
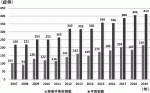
呼吸器外科の手術は増加傾向で,日本胸部外科学会からのAnnual reportによると2015年には約7万9千件の手術症例数が登録されており,2001年から1.8倍に増加している.そのうち50.5%の4万例が原発性肺癌で占められており,その数は年々増加傾向であり,2001年から2.1倍に増加している.千葉大学医学部附属病院呼吸器外科においても2007年に220件だった手術症例数が,2019年には413例にまで増加し,原発性肺癌では,103例から216例と倍増している(図1).
II.呼吸器外科手術を取り巻く環境の変化
呼吸器外科の手術は,肺移植,ロボット支援手術や単孔式を含めた胸腔鏡でのアプローチ方法,形成術や複雑区域切除術,また近年では分子標的薬後や免疫療法後の手術など複雑化および多様化してきた.
周術期管理の改善等により高齢者や複数の合併症を有する症例も増加傾向で,当施設でも10年前は40%以下だった70歳以上の原発性肺癌手術症例が,2019年には65%以上と高齢化が顕著である(図2).
高齢者になるほど,合併する基礎疾患の数も増加することが知られており,手術適応や効果の検証など課題が山積みであり,JCOGなどの臨床試験でも検証課題として取り組まれている.患者や家族の医療に対する知識も高まり期待も大きくなっており,患者人権への配慮が一層求められている.また大学病院では毎年新しいスタッフや研修医が診療に参加し,チームがtransformしており,医学生への対応も含めて常に教育という課題がある.また国策による医療費制限策のため病院の経営意識が高まる中,この数カ月はCOVID-19による診療機能低下が追い打ちをかけている状況である.以上の課題を克服しながら,医療安全を確保していくには,日常臨床の中で自動的に意思統一,行動の最適化が導かれるシステムの構築が必要であり,当施設でのこれまでの診療体制について概要を述べる.

III.紹介から手術決定まで
紹介された初診患者を教授または上級医師が若手医師と2名体制で診察を行っている.上級医師は患者と家族に向き合って診察と病状説明に専念し,その間に若手医師が必要な検査オーダーと診療記録を行うことで診療の質と効率を維持している.手術目的に入院予約とした症例に対して,翌日に全体カンファレンスに提出し,症例毎に作成した症例シートを参照しながら追加検査と他科のコンサルトの必要性,抗凝固薬などの中止の有無などチェックリストを兼ねて確認している.また間質性肺炎合併肺癌症例ではリスクスコア,高齢者にはフレイルスコア,また複数の基礎疾患を有している場合には,NCDのフィードバック機能を用いて,リスクカリキュレーターによるリスク評価を行い,臨床試験の該当などを含めて再度診療科全体で検討している.さらに担当医を決定後,その診療担当グループで最適な術式検討が行われた後,手術申し込み直前に全体での手術カンファレンスを行い方針が決定したところで,症例の特異性,担当医の経験などを総合的に考慮して,適切な執刀医,助手の決定を行っている.臨床的決断は,臨床データや臨床試験などのEBMと外科医の経験,技術などのArtの部分と,法律や時間の制限といった社会的制約の複合的な要素を総合的に判断して行っている.
IV.周術期管理と診療体制
入院後若手医師が担当する場合でも上級医師が説明に同席し,丁寧な説明後に同意書を取得する.手術の当日朝も全体で手術カンファレンス後に追加になった検査などもあるため,最新の画像や検査を確認し,手術のアプローチやポイント,トラブルシューティングや周術期管理について意思統一を行う.手術直後に科長に速やかに報告し,翌日も急性期の経過を含めて全体で把握を行って,ドレーンの管理方法や抗生剤の継続,抗凝固薬の再開時期などを決定する.気管支断端瘻や出血症例など問題のあった症例では改めて手術動画などで振り返って検討会を行っている.病理診断結果も原則報告することとし,補助療法の選択や再発時の治療も全体で治療方針を決定している.放射線科との画像診断の2重チェック,必要時には多部署で構成される移植および腫瘍カンファレンスでのコンサルトも行い,主治医による診断や治療の偏りを最小化している.大学病院という性質上スタッフの入れ替わりも多く,その度に主治医に依存する方法では医療の質が担保されないため,有効な手法であると考えられる.働き方改革の流れもあり,肺移植等の例外を除き,休日や緊急手術にはチーム体制で対応しており,全体が疲弊して医療の質を低下させない対策を行っている.
V.課題
働き方改革が進み,医療への取り組みが多様化する社会のニーズに対応するために,より時間をかけない診療システムを模索していく必要性がある.避けて通れないwith corona時代に対応して,Web会議を導入しつつも,従来よりも効率の良い安全管理が求められている.
VI.おわりに
日常診療の中に,自動的に安全意識と安全な行動が身につくようなシステムを工夫しつつ実践してきた.今後は新しい時代に即した形にtransformしていく必要がある.その検証はNCDのリスク評価モデルを用いて行っていきたい.
利益相反:なし
PDFを閲覧するためには Adobe Reader が必要です。