日外会誌. 126(6): 508-514, 2025
特集
外科志望者を増やす取り組み
2.呼吸器外科医を増やす取り組み
|
東京医科大学 呼吸器甲状腺外科学分野 池田 徳彦 |
日本呼吸器外科学会の現在の会員数は3,300人程度であり,微増傾向である.女性会員は10%で専門医数とともに増加傾向である.外科の他領域と比較すると,手術時間も比較的短く,緊急手術が少ないため生活のリズムが確保しやすいことは呼吸器外科の特性である.
研修内容の充実と本業に専念できる業務内容,収入増の希望が強く,安心感のあるキャリア形成が希望されている.研修においては実臨床と並行してoff the jobトレーニングの充実と最新のテクノロジーの更なる活用が望まれる.
労働環境はナースプラクティショナーの導入や事務的作業のタスクシフト,病院のデジタル化による業務効率の改善が喫緊の課題である.若手呼吸器外科医は海外留学や,臨床と研究の両立に関心が高い.日常臨床にゲノム解析,腫瘍免疫,医工連携,AIなどが導入されているため,関連領域と密接に連携して研究を行うシステムは若い世代の関心とマッチする.臨床業務の過負荷が常態となり,研究時間の確保が滞っている現状は打開すべきであり,国,施設,個人のそれぞれでの環境整備が望まれる.
外科医の業務,研究と私生活のバランスが保たれることが呼吸器外科のみならず外科全体の課題である.
キーワード
外科志望者, 呼吸器外科, キャリア形成, 専門研修, タスクシフト
I.はじめに
2024年の厚生労働省の報告によれば,ほとんどの診療科で経時的に医師数は増加しているが,外科ではほぼ横ばいである1).新たな医師の誕生数が増加していることを鑑みると外科医は実質的に減少していることとなる.
ロボット支援下手術を含む低侵襲手術術式も増加かつ多様化し,修得すべき技術も高度化している.一方では複数の併発疾患を有する高齢者の手術が増加しており,全身管理も濃密になってきている.悪性腫瘍では新薬を使用した周術期治療を行うことも定常化し,異なる領域の治療が融合している.高速に進歩する臨床を実践しながら,生涯にわたって外科診療と私生活を両立できるためには,業務量に見合った外科医の適正配置,適正な報酬,タスクシフトや病院のデジタル化による業務効率の向上が必要となる.このような外科全体の課題の解決とともに,呼吸器外科の魅力を分析しながら呼吸器外科医を増やす資料としたい.
II.日本の呼吸器外科の現状
日本呼吸器外科学会の会員数(2024年末時点)は2015年に3,225人,2024年は3,334人で微増である.40歳以下の会員数はそれぞれ1,118人(34.7%),1,202人(36.1%)である.2015年には211名(6.6%)であった女性会員は2024年には341名(10.2%)となり,増加傾向にある.また,女性の専門医数も2015年40名,2024年134名で,全専門医数の2.9%から7.9%と10年間で大幅に増加した.呼吸器外科医数は数字上,横ばいであるが,肺癌手術をはじめ呼吸器領域の手術件数が年々増加していることを考えると,呼吸器外科医の1人当たりの業務量は増加していることが明白である.
呼吸器外科専門医は卒後7年目に最短で専門医申請を行うことが可能であるが,専門医資格が外科医としての独立性を意味するわけではない.手術をはじめとした多くの臨床経験を積み,指導医の下での経験,後進への指導など,手術,周術期管理,医療倫理,医療安全などを包括して,一人の呼吸器外科医としてマネージメントできるようになるには,卒後10~15年の経験を要するであろう.
III.外科医の業務に対する認識
専攻医を対象としたアンケート調査によれば,現在の基本領域を選択した理由として外科の専攻医は「やりがいを感じる」(77.7%),「手技が多い」(51.8%),「生命に直結する」(26.3%)が主な理由であった.先輩などからの勧誘(11.4%)は強い動機にはなっていないようである.外科を希望するも選択しなかった専攻医の理由として,「ワークライフバランスの確保が難しい」(33.9%),「将来的に専門性を維持しづらい」(24.8%),「医師不足で過酷なイメージ」(21.1%)が多く,給与を含めた処遇,ワークライフバランスでは他領域よりも劣っていると考えている者が多い(表1)2).
日本外科学会教育委員会U 40ワーキンググループは,若手外科医の外科専門研修の現状を把握するため,令和3年度と令和4年度の外科専門医試験合格者を対象にアンケート調査を実施した.回答率は53.8%(758/1,410)で,回答者のうち,25.6%が女性であった3).外科選択時,88.8%が外科技術に対する魅力が選択の理由であったが,一方で63.8%は生活の質の低下を懸念していた.
日本胸部外科学会会員で呼吸器外科領域として登録されている医師2,471人にアンケート調査を行い,472名(19.1%)から回答を得た4).このうち185人(39.2%)が卒後15年以下,287人(60.8%)が16年以上であった.呼吸器外科医としての満足度は10点満点中,8点が136人(28.8%)と最多であり,7点以上が347人(73.5%)と比較的高い満足度と考えられる.一方で職場環境に何らかの不満があるのは291人(61.7%)で不満の内容は給与待遇,働き方,施設環境の順で多かった.
給与待遇では手術のインセンティブを望む声が多く,労働環境では手術以外の業務をタスクシフトさせることへの希望が強い.しかし指導医世代も若手世代も業務へのモチベーションは手術への関心,患者への貢献が多数を占めており,経済的なことやワークライフバランスよりもプロフェッショナリズムが重視されている.
これらのアンケート調査の対象は外科医であり,外科の問題点の解明が主眼であるため,結果を踏まえて労働環境が改善されれば,外科志望者が増加するという好循環になろう.現時点では研修内容の充実と,加えて,時間的に余裕の持てる業務内容および収入増によって外科医の業務と私生活のバランスが保たれることが外科全体の課題である.

IV.臨床研修内容の改善に向けて
近年,わが国における呼吸器外科手術は,胸腔鏡手術が大幅に増加し,全手術の70%以上を占めるようになった.また,ロボット支援手術も増加の一途を辿っている.新規薬剤による肺癌の周術期治療も近年の進歩であり,更なる発展が予想される多様な手術や治療手段があることが,呼吸器外科への関心につながれば嬉しい限りである.若手外科医が外科専門医,呼吸器外科専門医の資格を取得するには一定の執刀経験が必要となるため,実臨床と並行してoff the jobトレーニングは不可欠である5).日本呼吸器外科学会と日本胸部外科学会との共催である呼吸器外科サマースクールや若手呼吸器外科医の会(JACS-NEXT)での情報交換,議論は有益な機会である.一方で各施設で最新のテクノロジーによるシミュレーションやノンテクニカルスキルなどの教育が不足気味の感がある.
呼吸器外科手術は血管の周囲の操作が多いため,私見ではあるが,肺動静脈の剥離が安全に施行できれば必要とされる手技の8割は修得したとみなしている.
日常では「丁寧に」「慎重に」という指導がなされていることが多いが,抽象的な表現では若い年代には雰囲気のみが伝わっていると心配する.
胸腔鏡安全技術認定の評価指標にも手技の評価に同様の表現が用いられている6)ので,適切な表現である.しかし開胸手術の機会がほとんどなく,手術もデジタル化が進んでいる時代では旧来の延長,暗黙知ではなく指導法も進化が望まれる.視覚教材やAIを用いて模範手技を「可視化」し理解させる取り組みが必要となってくる.
その一方で,呼吸器外科の日常臨床に悪性腫瘍のゲノム解析,腫瘍免疫,医工連携,大規模データ解析,AIなどが導入されている.他領域と外科診療が融合しているため,呼吸器内科,病理,放射線科と密接な連携のもと,診療,研究を行うシステムを強化することが若い呼吸器外科医の教育に必須であり,研修内容の満足に直結しよう.
ワークライフバランスの確保も欠かせない.時間外・休日労働時間が年1,860時間を超える医師の割合(令和4年)は外科は7.1%と脳神経外科9.9%に次ぎ高率である7).
労働時間の適切な管理がなされれば,研修の満足度も向上し安心して若手医師を外科に招き入れることができる.外科専攻医で月の残業時間が80時間以上の専攻医群は,それに満たない群よりハラスメントを受けたと感じた人やドロップアウトの検討をした人の割合が高いともされる3).外科医療の性質上,緊急対応時や術中の注意を要する局面などで,厳しく指導することがある.特に血管損傷が大出血を招く可能性がある呼吸器外科ではあり得ることなので,たとえ内容は的確でも若手医師にハラスメントと受け取られないよう注意が必要である.指導医と修練医の相互理解とフィードバックできるシステム構築や指導医を対象とした講習などを推進すべきである.
V.業務内容の改善
臨床業務を通して技術と知識を修得するが,適正な業務内容,時間,収入があってこそ外科医を継続できることになる.
(1)本来の業務に集中できる環境構築
外科医のマンパワーの不足以上に,外科医の本来業務以外の業務が多い点が外科医を多忙にしている.
日本外科学会は日本の外科医不足の実態と外科医が各施設で果たしている役割を把握するために全国調査を実施した8).専門医制度の修練施設1,335施設(基幹施設237,連携施設1,098)からのアンケート調査の回答によれば,外科医の業務として,自科麻酔を行っている施設は20.7%,化学療法を行っている施設は91.4%,日中の救急業務を担っている施設は57.8%,夜間の救急業務を担っている施設は86.9%であった.外科医不足と認識している施設は733施設(54.9%)であった.歴史的に,外科医は専門外の診療であっても可能な範囲で対応を引き受けることが多く,施設で手薄な部門がカバーされていたように思う.現在は麻酔科や腫瘍内科などの分野の業務を兼ねることが外科医にとって大きな負担となっている.外科医の本来の仕事から過度に逸脱しないように是正すべく,施設には各分野の専門医を確保すべく努力いただきたい.
外科医が専門外業務や過度なストレスを受けることなく働くためには,ナースプラクティショナーの導入や診療録等の代行入力,各種書類作成,NCD入力,近い将来は一般的な医療行為の説明をタスクシフトするなど環境を整えることが求められる9).
報酬やインセンティブに関しては施設での経営的な努力を期待するほか,専門医や一定の経験ある医師が診療を行う場合のインセンティブ付与などは呼吸器外科にとどまらず,手術の診療報酬を含め,外科領域全体で主張すべき内容と考える.
(2)ダイバーシティ推進のために
日本呼吸器外科学会の女性会員比率は2021年12月時点では9.7%であり,乳癌学会41.3%,小児外科学会16.5%には及ばないが消化器外科 7.3%,心臓血管外科6%よりも高値である(表2)10).呼吸器外科は外科の他領域と比較すると,手術時間も比較的短く,緊急手術が少ないため生活のリズムが確保しやすく女性医師も安心しやすいのかもしれない.呼吸器外科は地域の中核的な施設でも3人程度で運営している場合が多い.
その人数の中で業務の低減が必要な医師がいるとサポートする人員の余裕がなく,十分な支援ができないことが多い.ライフイベントを迎える女性医師が勤務するなら呼吸器外科医が多数勤務している施設が安心である.たとえば消化器外科は呼吸器外科よりも所帯が大きいことが多く,この点では呼吸器外科の方が切実かもしれない.出産・育児経験のある呼吸器外科医の70%が離職から復職までの期間は1年と感じているが,逆に様々な条件の折り合いがつかず,復職まで1年を超えてしまうと彼女たちは復職自体を断念してしまう心配がある11).この時期の支援は女性医師が生涯にわたって外科を継続することの可否となり得るため,フレックス勤務をはじめ,特にサポート体制を重点化すべき時期である.
VI.研究との両立
外科医は貴重な切除検体を用いて研究を行う使命があり,研究へのモチベーションの重要性は一層強調される.若手呼吸器外科医のアンケート調査では海外留学,大学院進学,研究といったキャリアパスに高い関心を抱いているという意見が多く,臨床と研究の両立を望む若手医師が多い4).
臨床業務の過負荷が常態となり,研究時間の確保が滞っている現状は打開すべきであり,国,施設,個人それぞれのレベルで環境整備が望まれる.指導者が自身の診療や研究が不十分であったり,教育に費やせる時間が確保できない状況であれば,自身のアップデートが滞り,若手医師を育成するために十分なリソースが割けないことにつながる.
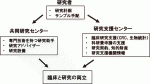
若いうちに実験手技を修得することは非常に重要であるが,ある程度の年代に達した外科医が,研究計画を立て,研究補助員が実験を支援する体制を整えることで,臨床と研究活動が両立しやすくなる.施設で研究自体を支援する共同研究センター,研究費申請や論文作成を支援する研究支援センターを設置可能であれば,臨床と研究の両立に資すると愚考する(図1).研究資金が確保できれば研究活動に必要なリソースや設備を整えることができ,研究補助員の雇用も可能となる.資金の確保は年々困難になっているので,連携施設,関連科と費用を折半して共同研究を行うなど垣根を取り去った工夫も一考に値する.
VII.おわりに
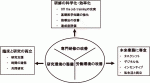
現在の外科医不足は人口の多い都道府県を含め,日本全国で深刻な問題である.若い外科医が安心してキャリア形成できる環境を形成することが必要で,専門研修の質向上,臨床と研究の両立,業務から雑用を省くことにより,業務と私生活のバランスが保たれ,外科医を増やす出発点になろう(図2).呼吸器外科学会も若手会員向けの有益な情報を発信し,研修機会も設定している.将来を見据えて,医学生や臨床研修医に呼吸器外科の魅力を精力的に発信しリクルートする努力が必要となる.若い世代を対象とする場合はSNSの効果的な活用12)などの変革も必要となろう.
利益相反:なし
文献
1) 厚生労働省.第1回医師養成過程を通じた医師の偏在対策等に関する検討会(会議資料) 2025年6月20日. https://www.mhlw.go.jp/content/10803000/001198911.pdf
2) 渡辺 毅 :日本専門医機構における医師専門研修シーリングによる医師偏在対策の効果検証 総括研究報告書.2025年6月20日. https://www.mhlw.go.jp/content/10803000/001277010.pdf
3) Kiyasu Y , Poudel S , Koike D , et al. : Current status of the surgical training system in Japan: results of a nationwide questionnaire survey of graduating surgical trainees. Surg Today, 55: 90-98, 2025.
4) 武ヶ原 京志郎 , 栢分 秀直 , 中橋 健太 ,他:呼吸器外科医の現状と課題に関する全国調査 若手呼吸器外科医会Network of Exploration for ThoracicSurgeon アンケート調査報告.日呼外会誌,36:596-611,2022.
5) Ikeda N , Asamura H , Chida M : Training program of general thoracic surgery in Japan: Present status and future tasks. J Thorac Cardiovasc Surg, 163: 353-358, 2022.
6) 日本呼吸器外科学会胸腔鏡安全技術認定制度 胸腔鏡ビデオ評価基準.2025年6月20日. https://jacsurg.gr.jp/qualification/vatsns/vatsns_hyouka.pdf
7) 厚生労働省.第5回医師の働き方改革の推進に関する検討(会議資料).2025年6月20日. https://www.mhlw.go.jp/content/10800000/001232021.pdf
8) Takami H , Kodera Y , Eguchi H , et al. : The shortage of surgeons in Japan:Results of an online survey of qualified teaching hospitals that take part in the surgical training programs for board certification by the Japan Surgical Society. Surg Today, 54: 41-52, 2024.
9) 光岡 正浩 :外科医の働き方改革 呼吸器外科における働き方改革.日外会誌,126(2): 144-148, 2025.
10) 日本外科学会.日本医学会分科会における女性医師支援の現状アンケート調査(2021年12月時点).2025年6月20日. https://jp.jssoc.or.jp/uploads/files/info/info20220520_01-01.pdf
11) 中原 理恵 , 前田 寿美子 , 松本 卓子 ,他:女性呼吸器外科医師の職場における環境や問題点を把握する実態アンケート調査報告書:日呼外会誌,35:213-259,2021.
12) 山本 健人 :学会活動,診療・研究にSNS等のツールをどう活用するか 学会活動におけるSNSの活用と留意点―日本外科学会におけるこれからの取り組み―.日外会誌,125(1): 30-36, 2024.
PDFを閲覧するためには Adobe Reader が必要です。