日外会誌. 126(2): 144-148, 2025
特集
外科医の働き方改革
4.呼吸器外科における働き方改革
|
久留米大学 呼吸器外科 光岡 正浩 |
2024年4月の医師の働き方改革の施行に伴い,外科系診療科,とりわけ呼吸器外科では持続可能な診療体制の構築が求められている.本稿では,呼吸器外科医の現状と課題を分析し,働き方改革を推進する具体的な事例を紹介する.診療科別医師数の推移では,外科のみが増加傾向にない現状や,若手医師のキャリア形成の課題が浮き彫りになっている.これらに対処するには,タスクシフトやタスクシェアの推進が不可欠である.特に,看護師の特定行為研修制度や医師事務作業補助者の導入が,外科医の負担軽減と業務効率化に寄与している.また,米国のNurse Practitioner(NP)やPhysician Assistant(PA)との比較を基に,日本の特定行為研修終了看護師の活用法を検討する必要がある.加えて,事務作業においては医師事務作業補助者の積極的な活用が外科医の専門業務への専念を可能にする.当院では,集中治療部の勤務体制を見直し,新たにUrgent Care Team(UCT)を設立した.この取り組みにより,術後管理や夜間・休日勤務体制が改善され,外科医の負担軽減と医療安全の向上が期待される.
本稿では,呼吸器外科における働き方改革の方向性として,集中治療部門の充実,事務作業の効率化,デジタル技術の活用を挙げた.これらの取り組みが,持続可能な診療体制の構築と医療の質向上に寄与することを願っている.
キーワード
医師の働き方改革, 呼吸器外科, 集中治療, 看護師特定行為研修, 医師事務作業補助者
I.はじめに
医師の働き方改革が2024年4月より本格的に施行され,医療現場ではその影響と対応策が多方面で議論されている.この改革の背景には,過重労働による健康被害の防止,医療安全の向上,高齢化社会における医師の配置と定年制の見直しといった複数の要因が挙げられる.呼吸器外科は,外科系診療科の中でも特に患者数増加と技術革新の波を受け,持続可能な診療体制の構築が必要だと考えられる.
本稿では,呼吸器外科医を取り巻く現状と課題に焦点を当てるとともに,医療現場で進められている働き方改革の取り組みを紹介する.また,米国における制度との比較を通じて,日本の医療現場が直面する課題に対する新たな視点を提示する.さらに,当院で実施している改革事例を紹介し,他の医療機関が病院運営を改善する際の一助となれば幸いである.
II.呼吸器外科医の働き方改革の現状と課題
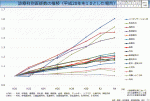
2024年の厚生労働省の報告によると,診療科別医師数の推移はほとんどの診療科では経時的に増加しているのに対し外科では過去14年間ほぼ横ばいであり(図1),これが外科診療科全体の持続可能性を脅かす要因となっている.この傾向を変えるためには,タスクシフトのさらなる推進と魅力的なキャリアパスの提供が不可欠である.専攻医のアンケート調査では外科を選択しなかった理由として①将来的に専門性を維持しづらいから,②医師が不足しており過酷なイメージがあるから,③ワークライフバランスの確保が難しいからなどが挙げられた.
呼吸器外科においても同様の傾向であるが,心臓血管外科や食道外科などと比較すると,緊急手術が少なく手術時間が比較的短いという科の特性から,働き方の柔軟性を持つ診療科として女性医師を含む多様な人材の参入が期待される.それでもまだ充足しているとは言い難い.特に最も多く扱われる原発性肺癌の治療はこの約20年間で著しい変化と進歩を遂げており,臨床医は最新の知見を習得するためにこれまで以上に努力が必要である.若手呼吸器外科医のアンケート調査1)では,手術技術の習得はもちろんのこと,海外留学,大学院進学,研究といったキャリアパスに高い関心を抱いているという意見が多かったことから,臨床だけでなく学問や技術革新を通じて医療の未来を切り拓こうと考える若手医師が多いと推察された.従って,医師の労働時間短縮に気を配り過ぎて自己研鑽や研究の時間を削るのではなく,マンパワーを増強しつつ,タスクシフトにより外科医が診療以外の時間を確保することで,呼吸器外科医が新しい技術の習得や学術研究の継続が可能になる環境を整備しなければならない.
III.課題への対策
これらの課題に対して,各医療機関で試行錯誤しながらいくつかの対策が開始されている.タスクシフト・タスクシェアに関しては看護師の特定行為研修の推進,大学院制度における診療看護師の募集,医師事務作業補助者の養成,集中治療部の充実などが挙げられる.
1.米国におけるNP,PAと本邦の特定行為研修終了看護師
米国にはNurse Practitioner(NP)とPhysician Assistant(PA)という職種がある2).著者は欧米でこれらの医療職種と一緒に働いた経験があり,数十年前のことだが彼らは実に優秀であった.NPは高度な基礎医学・臨床医学と実習のトレーニングを受けた看護師であり,医師の監督のもとに医療行為を行うことができるライセンスで個人開業も可能である.看護師全体の約10%がNPの資格を有している3).PAは看護師に限らず大学卒業者後にPA養成コースを修了した医療専門職で,医師の監督のもとに医療行為を行うことができ開業権はない.
日本におけるNP(診療看護師)は米国のNPを参考としてかつ日本の法律に則って2008年から開始された大学院過程の養成教育で,資格更新制度があり,日本NP教育大学院協議会が認定する.一方,看護師の特定行為研修は2014年に国で制度化された研修制度で,2019年頃から急速にその推進が図られ,2024年9月現在の登録者数は11,000人を超えている.病院主導の場合には指導者の確保と指導内容の課題もあり,当院では大学主導でカリキュラムを作成した.今後は看護師へのタスクシフト,研修修了者のインセンティブなども検討が必要である.参考までに米国のNP,PA,および本邦の特定行為研修終了看護師の講習期間,資格継続,待遇などの比較を表1にまとめた.
2.呼吸器外科におけるタスクシフト
術中麻酔管理の特定行為研修終了者は麻酔医の補助として重要な存在になって手術室の回転がよくなり,また術後管理の研修修了者は集中治療部専従医不足対策に有効であり,これら二つの分野が結果的に外科医にとって非常に有益となる.呼吸器外科手術の術後管理では人工呼吸器管理や補助循環が必要な症例は少なく心臓血管外科とは重症度が異なるものの,術後管理を院内ICU(以後,ICU)に任せる体制は呼吸器外科医に非常に有益である.集中治療部専従医の不足を補う特定行為研修終了看護師の増員は,術後管理の質を維持しつつ,外科医の負担軽減に直結する重要な施策である.この取り組みにより,外科医が術後管理から解放され,翌日の手術準備や他の業務に専念する時間が確保される.そして理想的には特定行為看護師の増員以上にICU専従医の増員や勤務体制の工夫が有効な手段となる.
また,呼吸器外科に限らず外科医が行っている事務作業は多く,医師事務作業補助者の導入は外科医の事務負担を大幅に軽減し,専門業務への集中を可能にする.具体的な業務として,特に時間を要する術前説明では患者・家族に医師事務作業補助者同席で動画を視聴した後に医師が説明することによって,医師業務を時間的に半減することができる.入院業務ではボイスレコーダーを利用した手術所見入力の補正,サマリー作成,返書,診断書の下書き,退院後の外来予約など,その他ではNCD入力,カンファレンス記録,手術予定表作成など,医師事務作業補助者が活躍できる場面は多い.入退院支援では病床管理業務支援システム(例:MEDI-SINUS;ニッセイ情報テクノロジー株式会社,など)や入退院支援クラウド(例:CARE-BOOK;株式会社Sunny,など)等のサービスが日進月歩である.
3.宿日直許可のある医療機関勤務時の自己防衛意識
例えば大学病院の医師が宿日直許可のある他の医療機関で夜間・休日に勤務した場合,翌日の大学病院勤務が制度上は許容される.実際には寝不足のまま大学に出勤している状況もあり,これらの詳細は診療科単位でなければ把握できないことが多いため,医師個人あるいは診療科がcase by caseに休息確保を意識し,絶対に起こってはならない移動時の交通事故,過労死,そして医療事故を防止することが重要である.
4.久留米大学における集中治療部門および院内当直体制の改革
診療科のマンパワー確保や働きかたを考える際には,診療科単位ではなく病院全体としてその構成を大きく変える改革が時には必要である.当院では,増えないICU専従医対策としてICUの夜間・休日勤務にあたる医師を各科からの応援医師体制から術後管理に精通した医師で構成することとした.具体的にはICU専従医2名,外科兼務医5名,麻酔医1名で勤務表を組み,宿日直ではなく通常の勤務体制とした.また新たな職種としてUrgent Care Team(UCT)を立ち上げ,夜間・休日のRapid Response Team(RRT)としての役割と,一般病棟およびHCUの病棟業務代行を主な役割とした.これによってこれまで多くの医師が各科当直をしていた人数を削減でき,緊急時の対応に高度救命センター・ICU・UCTという層が確立されて医療安全上も意義が高いと考える.同時にUCTでは上級医と初期臨床研修医をペアとしたため研修医の教育にもつながることが期待されている.
これらの取り組みによって,実際に外科医の夜間当直体制は自宅オンコール体制にシフトが進み,翌日の手術に万全の体制で準備できる環境が整ってきたと考えられる.

IV.おわりに
呼吸器外科の立場から集中治療部門の充実と医師事務作業補助者の増員・教育ならびに事務作業のDX化は重要である.それを実現するためには多職種の「人材」が必要であり,人に投資することは各専門職個人のモチベーションを上げ,その結果外科医が専門分野に集中できるようになる.これにより,外科医が自己研鑽や研究活動に集中する時間が確保され,診療の質を向上させるだけでなく,医師の健康維持と医療現場の持続可能性をも高めることが実現できる.
利益相反:なし
文献
1) 武ヶ原 京志郎 , 栢分 秀直 , 中橋 健太 ,他:呼吸器外科医の現状と課題に関する全国調査~若手呼吸器外科医会Network of Exploration for Thoracic Surgeonアンケート調査報告~.日呼外会誌,36:596-611,2022.
2) 森田 啓行 , 永井 良三 :米国におけるNurse Practitioner(NP)/Physician Assistant(PA)の実態.日内会誌, 99:1349-1355,2010.
3) 草間 朋子 :日本における診療看護師(NP:ナースプラクティショナー)の現状.日創傷オストミー失禁管理会誌 25:499-505,2021.
PDFを閲覧するためには Adobe Reader が必要です。