日外会誌. 123(4): 310-317, 2022
特集
医療訴訟のここがポイント―外科医にとって今必要な知識―
3.心臓血管外科手術関連の医療訴訟の光と影
|
いつき会ハートクリニック 佐藤 一樹 |
1999年から2021年までの心臓血管外科手術に関連した民事訴訟判決を45抽出し分類,解説を行った.先の研究における循環器疾患全体の判決の割合に比較すると虚血性心疾患が極めて少なかった.このことから,本邦の虚血性心疾患の治療方針決定段階において,血行再建にかかるガイドラインに準拠せず,冠動脈バイパス手術が選択されず経皮的冠動脈形成術に症例が偏っていることが推測された.
手術から一審判決までの年月は平均約7年,控訴審判決までは約9年半かかり,認容率は44%であった.これは一般訴訟の認容率の約2分の1程度であるが,他の医療訴訟に比べると2倍程度高く,心臓血管外科の厳しさが窺われる.認容金額は100万円~約1億4千万円であった.
認容された判決の理由は,体外循環管理違反・機器管理違反,手技上の過失,説明義務違反,術後管理違反,プロトコル違反に分類された.
手技上の過失は,出血,体内遺物,取り違え,手術方法の選択ミス,不適切な手技が対象になっていた.術後管理違反は,治療の遅れ,不作為,知識不足などが理由であった.
裁判官による判決は医学が認定する真実と乖離することがしばしばある.
しかし, 認容された判決,特に術前説明や手術手技選択,術後管理の過失認定からは, 心臓血管外科医も従来のインフォームドコンセントから,医師患者間の協働的意思決定を実現すべきと思料する.
キーワード
医療関係訴訟, 民事訴訟, 認容率, 手技上の過失, 説明義務違反
I.はじめに
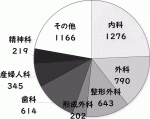
最高裁発表の医事関係訴訟事件統計1)によれば,医事関係訴訟事件数(地方裁判所および簡易裁判所新規受理)は1999年から増加し,2004年の1,110件をピークに2009年の732件までは減少した(図1).以後2020年までは773~865(平均816.4)件と変動は小さい.2014年から2020年における医事関係訴訟事件(地裁)既済件数の年平均は750.7件で,科目別では外科112.9件(15.0%),整形外科91.9件(12.2%),形成外科28.9件(3.8%)と発表されている(図2).心臓血管外科件数は外科件数の一部として含まれ,単独での発表はない.
本稿では,1999年1月以後2021年12月までに判決が出された心臓血管外科訴訟を抽出し,その一部を簡単に解説する.

II.心臓血管外科手術関連の医療訴訟の現状
心臓血管外科手術関連の判例のみを悉皆的に渉猟することは困難な作業である.実績のある「医療訴訟判例データファイル」2)でも事例的意義を有する5判例のみが掲載されている.
そこで,①浜松医科大学医療法学研究室のデータベース(1999年~2016年)3)②総合法律データベース「TKCローライブラリー」(株式会社TKC)を用いた1999年1月から2021年12月末日までの判決検索結果③書籍「弁護医師Ⓡが斬る! 医療裁判ケースファイル180」4)④「医療訴訟判例データファイル」に掲載された延べ二千件以上の医療民事事件の判決から,心臓血管外科領域を抽出した.
このうち,術前診断の誤りや見逃し,手術適応外と診断された事例,術前検査中の有害事象,手術待機中の死亡,麻酔導入時トラブルなど執刀以前の医療行為や手術後に退院し内科的管理が問われた判決は除き,争点が手術中の手技や手術方法の選択,説明義務違反,手術直前や手術後入院中管理などとなった45判決を対象にした.
これらは医療紛争の氷山の一角である. 紛争となっても示談で終結したり,一審判決以前に和解が成立した場合は判決として公開されない上,判決が下されても刊行されるものは4分の一程度と推測される3).
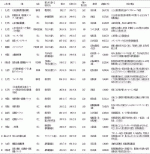
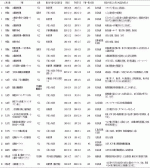
1.疾患別の判決数と転帰(表1,表2)
疾患を分類した場合の転帰は,弁膜症14件(死亡12件,脳障害2件),先天性11件(死亡7件,脳障害3件,精神疾患発症-自殺未遂1件),大血管9件(死亡7件,対麻痺1件,下肢運動機能障害1件),虚血性5件(死亡4件,失明1件),末梢血管4件(死亡2件,下肢切断2件),重症心不全1件(死亡),下肢静脈瘤1件(下肢切断-自殺)であった.
浜松医大の研究3)による循環器疾患判決(1999年~2016年)では,虚血性心疾患が半数以上を占めていた.争点は診断・転送の遅れ,適応,カテーテルによる検査・処置がほとんどで,冠動脈バイパス術(CABG)は少ない.今回の検討でも同様であった.
この理由として,本邦では欧米に比較して虚血性心疾患の治療方針決定が循環器内科医の専権とされている施設が圧倒的に多く,「安定冠動脈疾患の血行再建ガイドライン」5)に準拠すればCABGの適応であったり,選択肢に入れるべき症例に対して,そのことを患者側に情報提供せずに経皮的冠動脈形成術が施行されている背景があったのではないかと懸念される.
2.手術から判決までの期間
手術から一審判決までの期間は903~5,872日(平均2,539日),控訴審10判決では1,125~6,518日(平均3,569日),上告審2判決は3,131日と5,534日であった.訴訟が判決まで争われると当事者は,一審判決で2年半から16年以上平均で約7年,控訴審判決では3年以上18年近く平均で9年半もの長期間にわたり不安定な精神状態を強いられることになる.
筆者は心臓手術の死亡事故で,刑事事件の被告人を経験した.手術から一審無罪判決までは1,734日(4年9カ月),無罪確定の控訴審判決までは2,947日(8年1カ月)だった.民事は手術から示談までが1年以内(350日),相続人の刑事告訴報道から示談までは47日で終結した.
3.認容率と金額
最高裁の発表によれば一般の民事訴訟事件の認容率(総判決に対して原告側の主張が一部でも認められた判決の割合)は80.0~87.6%であるのに対し,医事関連訴訟は2000年の46.9%が最高で,2008年以降は17.0~26.7%である(図3).
今回の45判決の認容率は44%(20件),疾患別では弁膜症が29%(14件中4件)と最も低いが,全医事関連訴訟に比較すると高い.認容金額は100万円から1億4,183万0079円(表1)であった.
4.原告が主張する医療側の原因行為
原告側が提訴する理由となった原因行為は,通常の医療訴訟では複数にわたり,手術適応判断ミス,手術方法の選択ミス,手技上の過失,説明義務違反,術後管理違反などいくつかを同時に主張して「手術の失敗」を訴えることが多い.本稿では判決文から主たる主張のみを採用して分類した.
手技上の過失21件,術後管理違反13件,説明義務違反2件,体外循環の管理違反1件,手術待機義務違反1件,術前管理違反1件,機器管理違反1件,虚偽説明1件,プロトコル違反1件であった.
「術後管理違反」は感染症予防違反6件,大量出血4件(再手術後の放射線未照射輸血の移植片対宿主病1例を含む),薬剤点滴の漏れ1件,術後低酸素血症の対処遅延1件,薬剤選択ミス1件,腸管壊死に対する不作為1件,ICUからCCUに転床したことによる処置の遅れ1件であった.

III.認容された判決
認容された判決の理由は様々であるが,医療側に反省すべき点や医療安全に役立つ情報が含まれる数例を解説する.
1.体外循環管理違反・機器管理違反
判決2では,体外循環開始前に自己血を貯血し,充填補液の希釈により体外循環中のヘマトクリット値が安全限界値を下回る11.9%まで低下,15%以下が1時間半継続した状態で常温体外循環を行う必要性は認められず,注意義務違反であり,低酸素脳症から死亡したことの因果関係もあるとされた.
2.手技上の過失
(1)出血
心臓や動脈損傷による出血を制御できず死亡した判決3,5,8がある.
判決3は送血カニューレの挿入時に上行大動脈を損傷した時に,右心房から送血を行うという明らかに通常の対処方法を逸脱した行為が過失とされた.
判決8は,術中心筋虚血の合併に対し緊急CABGを追加したが死亡したことについて,手技の過失責任は認めず,縫合した上行大動脈の脆弱性に関連した脳障害発症から死亡する可能性の説明義務違反で少額(630万円)の認容がされた.裁判官の判断では,手技上の過失責任はないが,手技を契機に脳障害を発症したことは明らかなので,説明義務違反を理由に認容したと考えられる.
(2)体内異物残存と取り違え
判決4は,残存した針が肝静脈の奥に移動し取り出すことが不能になった.患者が恐怖により精神疾患を発症して2回の自殺企図があった.
(3)手術方法の選択ミスや不適切な手技
判決9は,閉塞性動脈硬化症に対する腹部大動脈-大腿動脈-膝窩動脈人工血管バイパス手術で,術前には膝窩-大腿動脈には大伏在静脈を使用すると説明をしただけで,人工血管使用の説明はしていなかった.粥状硬化した腹部大動脈を遮断した際に塞栓が下肢末梢動脈を閉塞し,下肢が壊死して切断となった.中枢側に腋窩動脈を選択しなかったことは過失とは認定されなかったが,腹部大動脈の遮断方法を適切に行わなかったことが過失認定され,人工血管を使用することの説明義務違反も認定された.
判決10は,遠位弓部動脈瘤に対する全弓部置換術と胸部下行大動脈瘤に対するプルスルー法を一期的に行う術式であった.一期的に行うこと自体には過失はないが,当時の標準術式は左肋間開胸で肋間動脈を再建する手術であるのに,術前説明がされていないプルスルー法を行ったことは,医師の裁量を越えた手術方法選択の誤りとされ,アダムキービッツ動脈の閉塞による対麻痺に対して損害賠償を認めた.
3.説明義務違反
判決19は,胸腹部大動脈置換術および分岐再建術を受けた患者が心筋梗塞で死亡したところ,医師による術前説明の記録はなく,看護記録には「危険率1割」と記載されていた.患者家族は死亡率の説明はなく足の障害残存の危険性が一割との説明をうけただけだと主張した.このため,術前説明は不完全であるとされ,説明義務違反が認定された.しかし,手術承諾する可能性は相当程度と推測されたため,慰謝料100万円だけであった.
判決20は,腹部大動脈―大腿動脈バイパス後,上腸間膜動脈閉塞に起因するDICからMOFで死亡したが,術前に同動脈閉塞の可能性や薬物療法の選択肢を説明していなかった.十分な説明をすれば患者がただちには同意せず手術を見合わせた可能性が十分存在するので,説明義務違反と死亡による損害発生の因果関係を認め損害賠償責任を免れないとした.
4.術後管理違反-治療の遅れ,不作為,知識不足
術後管理による合併症では,感染症(判決14,15),脳梗塞(判決11),心タンポナーデ(判決17),腸管壊死(判決20)に対する治療の遅れを理由としての認容がある.
判決15は,脳障害は血栓の可能性もあり真の原因は不明である.よって術後の重篤な後遺障害の発生が阻止できた蓋然性は認められないため,低酸素血症による脳障害の因果関係は認定されなかった.しかし,速やかなCT検査の遅れにより治療開始が遅れた過失を認め,後遺症を重篤化させたことについて認容した.
判決16は,一審は認容,二審が敗訴,上告では差し戻しとされ,差し戻し控訴審で認容された.術後腸管壊死に対し早期に開腹手術を行えば救命可能性は高まったが,腸管壊死は予後不良で死亡率が高いため損失利益の認定は否定され慰謝料640万円,弁護費用60万円の認容となった.
判決13は,出血による再手術時の緊急濃厚血小板輸血後に移植片対宿主病を発症した.術者の知識不足からに放射線照射を怠ったことが過失とされた.
5.プロトコル違反
判例18は,植え込み型補助人工心臓の治験で,体表面積が小さいことがプロトコルの除外基準に該当していた.術後1年3カ月後に胃穿孔,その後1カ月後に脳出血で死亡した.体表面積と死亡との因果関係ではなく,違法である植え込み実施と生じた結果との因果関係が問われ,植え込み手術により脳出血を起こした死亡として因果関係を認めた.
IV.おわりに
訴訟とは原告と被告とが法的議論を闘わせる場であり,科学的真実究明の場でも,医療安全向上を目指す場でもない.前世紀末に日本で医療訴訟が増加し話題となった「訴訟の勝ち負けは過誤の事実とはまったく関係のないところで決定されている」というHarvard Medical Practice Studyのデータ分析6)は的を射ており,医療訴訟の判決結果が医療安全の質の向上をめざす努力を奨励するという学習効果を及ぼすことに至らないことがあることを肝に銘じておくべきであろう.
最新の外国語論文や各種ガイドラインなどの文献は専門医が読んではじめて理解し実践できるものであり,心臓血管外科領域においては各外科医の経験や個々の患者の特殊性が相まって過失の有無については専門医以外には手がけられない場合がほとんどである.ところが,過失の有無や賠償の必要性を法的に認定するのは医学教育を受けていない裁判官である.
筆者は自らの刑事事件の後,33件の医療訴訟にかかわってきた.原告対被告や検察側対弁護側の双方が何年も弁論を繰り返し,その背景になる手術記録や人工心肺チャートや術中ビデオや画像診断を含む全てのカルテや膨大な数の文献や医師による意見書などの証拠をやりとりしても,弁護士の訴訟技術の優劣や裁判官の心証など,医学以外の様々な要因が判決を左右する.判決文を読んでも,証拠資料の出典の記載はないため詳細な検討はできない.判決は医学が認定する真実と乖離することは回避できない.
しかしながら,認容された判決の術前説明や手術手技選択および術後管理の過失認定からは,術前術後のどこかで医療者側の価値観からの一方向的な情報提供が患者・家族との間で齟齬や誤解を招いていることが読み取られる.心臓血管外科医も従来のインフォームドコンセントから,医師患者間の協働的意思決定を実現すべきと思料する.
謝 辞
本稿の執筆にあたり判例調査手法や法律用語をご指導たまわり,データベースや判決文を提供していただいた田邉昇先生(中村平井田邉法律事務所)大磯義一郎先生(浜松医科大学法医学教室)山崎祥光先生(御堂筋法律事務所)安孫子理良先生(大樹法律事務所)に感謝の意を表します.
利益相反:なし
文献
1) 最高裁判所:医事関係訴訟の現状 医療訴訟に関する統計.2022年1月31日. https://www.courts.go.jp/saikosai/iinkai/izikankei/index.html#iji06
2) 西内 岳 , 加藤 愼 , 許 功 ,他:第7章 心臓・血管外科.医療訴訟判例研究会編,医療訴訟判例データファイル,追録第16・17巻(版数),新日本法規出版,名古屋,pp621-650ノ17,2022.
3) 山本 実果 , 谷口 かおり ,大磯義一郎:循環器疾患訴訟の争点別傾向と対策.心臓,51:296-304,2019.
4) 田邉 昇 :Case 24小児外科の裁判例.弁護医師®が斬る!医療裁判ケースファイル180.中外医学社.東京,pp105-109,2015.
5) 日本循環器病学会:日本循環器学会/日本心臓血管外科学会合同ガイドライン 安定冠動脈疾患の血行再建ガイドライン(2018年改訂版).2022年1月31日. https://www.j-circ.or.jp/cms/wp- content/uploads/2018/09/JCS2018_nakamura_yaku.pdf
6) Brennan TA , Sox CM , Burstin HR : Relation between Negligent Adverse Events and the Outcomes of Medical-Malpractice Litigation. N Engl J Med, 335: 1963-1967, 1996.
PDFを閲覧するためには Adobe Reader が必要です。