日外会誌. 123(3): 255-261, 2022
特集
本邦の大腸癌治療の現状と展望―海外における標準治療と比較して
7.局所再発に対する治療選択と実践
|
名古屋大学 腫瘍外科 上原 圭 , 小倉 淳司 , 村田 悠記 , 渡辺 伸元 , 砂川 真輝 , 尾上 俊介 , 宮田 一志 , 山口 淳平 , 水野 隆史 , 伊神 剛 , 國料 俊男 , 横山 幸浩 , 江畑 智希 |
局所再発直腸癌に対する治療戦略はその病態の不均一性から治療は個々の症例に応じて選択すべきである.そのためには,手術技術を磨くことは当然のことであるが,近年発達著しい集学的治療の知識を身に着け,経験を積むことが必要不可欠である.性質上,無作為化比較試験からの情報を得ることが難しく,多くがセンター施設での経験に基づく指針ではあるが,本稿では,本邦および海外での局所再発直腸癌治療の現状と展望を述べる.
キーワード
局所再発直腸癌, 集学的治療, 放射線治療, 化学療法, 重粒子線治療
I.はじめに
局所再発直腸癌の基本治療方針は,R0切除可能であれば切除が推奨されており1),これは欧米においてもほぼ同様である.しかし,原発直腸癌と異なり,腫瘍の部位,大きさ,浸潤臓器などにより手術術式,切除範囲は大きく異なり,術者の技量や施設の方針により,切除適応は大きく異なる.
一方,化学療法や放射線単独での治療効果は限定的であるとされ,姑息的・延命・緩和治療,または手術の補助療法の一部として捉えるべきである.
II.外科治療
手術適応
直腸癌局所再発に対する外科治療の有用性を示すための無作為化比較試験は行われていないものの,切除可能例に対する手術の安全性・有効性を示す後ろ向きの研究結果は,海外や本邦のセンター施設から多数報告されており2)
~
9),手術が根治を得るための唯一の治療法であることは世界中で広く認識されている.長期予後が期待できる予測因子としてR0切除が挙げられるが,近年の報告に限ってもR0切除率は37~63%と施設による差は大きい7)
~
9).R0切除率は技量のみならず適応の影響を強く受けるため,数値をそのまま施設の総合力として評価することには問題があるが,R0切除率が低い場合には,適応を再考する必要がある.
局所再発手術では,原発手術後の癒着や瘢痕・線維化の中,骨盤内臓全摘や骨性骨盤壁切除などの技術的難度が高い手術を要求される場合も少なくない.泌尿器科,整形外科,形成外科なども含めた各自の手術チームの熟練度を客観的に評価し,R0切除が十分に可能と判断した場合に限り,切除を考慮すべきである.姑息的切除後の予後は極めて不良で,QOL改善効果も乏しいため施行すべきでなく10)11),高次施設への紹介または他の治療法を選択すべきである.
R0切除に加え,手術適応で最も重要なのは患者の意思である.高い合併症率を伴う過侵襲手術およびダブルストマなどの術後機能障害と根治の可能性とのバランスを十分に理解し,長期生存を切望する患者であることが必要不可欠な条件である.
再発形式
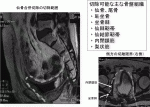
局所再発形式として以前より吻合部・前方・後方・側方・会陰の5タイプに分類していたが7),われわれは近年,手術治療の適応拡大に伴い,仙腸部を含めた6タイプに分類している(図1).中でも側方再発はR0切除が困難で予後が不良とされており2)12)13),2001年にYamadaらは,側方再発に対する切除後の5年生存率は0%と報告している.しかし,画像診断や内視鏡外科手術が進歩し,骨盤解剖がより明らかとなり,側方進展への攻略法が確立された現在,当科での側方再発に対する治療成績はR0切除率64%,5年無再発生存率46.4%,5年生存率55.0%と他の再発形式と比較し,遜色のないものとなっている(図2).
骨性骨盤壁合併切除
骨性骨盤壁合併切除によりR0切除が可能となる場合がある.仙尾骨の合併切除が最も広く行われるが,第二仙骨下縁までを適応とする場合が多く,高位仙骨切除では技術的難度が高いだけでなく,術後合併症率も高い3)6)14).恥坐骨合併切除による良好な治療成績も報告されている6)15).仙骨合併切除では仙骨を切除するのみならず,周囲の骨性および軟部組織をen-blocに切除することで,側方進展にも対応できる切除範囲が確保できる(図3).


III.局所再々発直腸癌に対する外科治療
局所再々発に対する外科切除の意義については,僅かな報告があるのみで,依然として議論の的である.豪州Peter MacCallum Cancer Centreより,自施設での98例の局所再発術後,局所のみに再々発を来した26例(27%)中,11例(11%)に再々切除を行い,5年全生存率は54.5%であったと報告されている16).一方,英国St James’s University Hospitalからは,90%が他院から紹介された30例の局所再々発切除例において,R0切除率が33.3%,3年全生存率は27%と厳しい治療成績を報告している17).当科でも同様,前回手術が他院で行われた7例の局所再々発手術後の5年生存率は16.7%,3年無再発生存率は14.3%と厳しいものであった18).局所再々発手術の適応は慎重に判断すべきである.
IV.遠隔転移を伴う局所再発直腸癌
遠隔転移を有する症例であっても,同時または分割切除により全病変を切除できれば根治が得られる場合もあるが,適応は慎重かつ厳格に考慮すべきである19).
国立がん研究センター中央病院からの180例の報告では,遠隔転移併存(13.3%)は全生存や無再発生存の危険因子ではなく,手術非適応ではないとしている20).ドイツのHeidelberg大学からは,遠隔転移併存(20.6%)は無再発生存の独立した危険因子(HR:2.86)であったが,R0切除が行われれば長期生存の可能性はあり,適応は慎重に判断すべきと報告されている21).一方,豪州からは,同時性遠隔転移は全生存および無再発生存両者の危険因子であると報告されている16).上記3報告での大きな違いは施設での局所再発手術例全体の局所R0切除率にあり,それぞれ74.4%,66%, 58.7%であった.高いR0切除率を背景にすれば,遠隔転移併存例に対する手術は許容され得るのかもしれない.当院での局所再発手術全体のR0切除率は67.8%で,遠隔転移併存は無再発生存の危険因子であった18).
V.術前治療
後方視的研究ではあるが,術前放射線化学療法(chemoradiotherapy:CRT)によりR0切除率が向上し,予後が改善すると報告されている5)22).大阪大学では,術前CRT群ではCRT非施行群と比較し,良好な5年局所無再々発率(24.4% vs. 0%)および全生存率(46.6% vs. 29.3%)が得られている5).現在JCOG大腸がんグループにて,局所再発直腸癌に対する手術単独に対する術前化学放射線療法の上乗せ効果を評価するランダム化比較第Ⅲ相試験(JCOG1801試験)が行われている(図4)23).
一方,原発切除術前に放射線化学療法を行うことが標準の欧米では,局所再発癌手術患者は骨盤既照射であることが多い.再照射法については様々な報告がされているが,放射線既治療例に対する安全性・有効性は確立されつつある24).現在フランスで,局所再発に対する術前治療として,標準治療の化学療法単独に対する化学療法+放射線再照射の優越性を検証する無作為化第Ⅲ相試験(GRECCAR 15試験)が行われている25).

VI.術中放射線治療(Intraoperative radiotherapy:IORT)
IORTが実施可能な施設はごく限られるものの,施行可能であれば,局所制御率向上のために考慮すべき治療の一つである(図5).しかし,ドイツのHeidelberg大学から,IORT使用により良好な局所再発術後生存率および局所制御率が得られたものの,3年生存率はR0で80%,R1で37%,R2で35%,3年局所制御率はR0で82%,R1で41%,R2で18%,と報告されている26).完全切除が極めて重要で,不完全切除に対するIORTの追加効果は限定的であると考えるべきである.

VII.粒子線治療
重粒子線はわが国が世界に先駆けて実運用に成功した治療法であり,手術治療に匹敵する良好な成績が報告されている.本邦の多施設後ろ向き観察研究(J-CROS試験)では,重粒子線治療後の3年および5年全生存率は73%および51%と極めて良好な成績が報告されている27).現状では,公的保険適応はないものの,先進医療で施行可能であり,R0切除困難症例や手術拒否例などでは選択肢の一つとすべきである.また近年,陽子線治療の安全性・有効性も示されており,今後の展開が注目される28).
VIII.おわりに
局所再発直腸癌に対しては,集学的治療の知識・経験と熟練した手術チームが必要不可欠である.
利益相反:なし
文献
1) Hashiguchi Y, Muro K, Saito Y, et al.: Japanese Society for Cancer of the Colon and Rectum (JSCCR) guidelines 2019 for the treatment of colorectal cancer. Int J Clin Oncol, 25: 1-42, 2020.
2) Yamada K, Ishizawa T, Niwa K, et al.: Patterns of pelvic invasion are prognostic in the treatment of locally recurrent rectal cancer. Br J Surg, 88: 988-999, 2001.
3) Moriya Y, Akasu T, Fujita S, et al.: Total pelvic exenteration with distal sacrectomy for fixed recurrent rectal cancer in the pelvis. Dis Colon Rectum, 47: 2047‒2053, 2004.
4) Kanemitsu Y, Hirai T, Komori K, et al.: Prediction of residual disease or distant metastasis after resection of locally recurrent rectal cancer. Dis Colon Rectum, 53: 779‒789, 2010.
5) Ogawa H, Uemura M, Nishimura J, et al.: Preoperative Chemoradiation Followed by Extensive Pelvic Surgery Improved the Outcome of Posterior Invasive Locally Recurrent Rectal Cancer without Deteriorating Surgical Morbidities:A Retrospective, Single-Institution Analysis. Ann Surg Oncol, 22: 4325-4334, 2015.
6) Uehara K, Ito Z, Yoshino Y, et al.: Aggressive surgical treatment with bony pelvic resection for locally recurrent rectal cancer. Eur J Surg Oncol, 41: 413-420, 2015.
7) Nielsen MB, Rasmussen PC, Lindegaard JC, et al.: A 10-year experience of total pelvic exenteration for primary advanced and locally recurrent rectal cancer based on a prospective database. Colorectal Dis, 14: 1076-1083, 2012.
8) Ghouti L, Pereira P, Filleron T, et al.: Pelvic exenterations for specific extraluminal recurrences in the era of total mesorectal excision:is there still a chance for cure?:a single-center review of patients with extraluminal pelvic recurrence for rectal cancer from March 2004 to November 2010. Am J Surg, 209: 352-362, 2010.
9) Harris CA, Solomon MJ, Heriot AG, et al.: The Outcomes and Patterns of Treatment Failure After Surgery for Locally Recurrent Rectal Cancer. Ann Surg, 264: 323-329, 2016.
10) Pellino G, Sciaudone G, Candilio G, et al.: Effect of Surgery on Health-Related Quality of Life of Patients With Locally Recurrent Rectal Cancer. Dis Colon Rectum, 58: 753-761, 2015.
11) Hagemans JAW, van Rees JM, Alberda WJ, et al.: Locally recurrent rectal cancer;long-term outcome of curative surgical and non-surgical treatment of 447 consecutive patients in a tertiary referral centre. Eur J Surg Oncol, 46: 448-454, 2020.
12) Kusters M, Dresen RC, Martijn H, et al.: Radicality of resection and survival after multimodality treatment is influenced by subsite of locally recurrent rectal cancer. Int J Radiat Oncol Biol Phys, 75: 1444‒1449, 2009.
13) Iversen H, Martling A, Johansson H, et al.: Pelvic local recurrence from colorectal cancer:surgical challenge with changing preconditions. Colorectal Dis, 20: 399-406, 2018.
14) Bosman SJ, Vermeer TA, Dudink RL, et al.: Abdominosacral resection:long-term outcome in 86 patients with locally advanced or locally recurrent rectal cancer. Eur J Surg Oncol, 40: 699-705, 2014.
15) Austin KK, Herd AJ, Solomon MJ, et al.: Outcomes of Pelvic Exenteration with en Bloc Partial or Complete Pubic Bone Excision for Locally Advanced Primary or Recurrent Pelvic Cancer. Dis Colon Rectum, 59: 831-835, 2016.
16) Bird TG, Ngan SY, Chu J, et al.: Outcomes and prognostic factors of multimodality treatment for locally recurrent rectal cancer with curative intent. Int J Colorectal Dis, 33: 393-401, 2018.
17) Harji DP, Sagar PM, Boyle K, et al.: Outcome of surgical resection of second-time locally recurrent rectal cancer. Br J Surg, 100: 403-409, 2013.
18) Tanaka A, Uehara K, Aiba T, et al.: The role of surgery for locally recurrent and second recurrent rectal cancer with metastatic disease. Surg Oncol, 35: 328-335, 2020.
19) Hartley JE, Lopez RA, Paty PB, et al.: Resection of locally recurrent colorectal cancer in the presence of distant metastases:can it be justified? Ann Surg Oncol, 10: 227‒233,2003.
20) Tanaka M, Kanemitsu Y, Shida D, et al.: Prognostic impact of intra-abdominal/pelvic inflammation after radical surgery for locally recurrent rectal cancer, Dis. Colon Rectum, 60: 827–836, 2017.
21) Rahbari NN, Ulrich AB, Bruckner T, et al.: Surgery for locally recurrent rectal cancer in the era of total mesorectal excision:is there still a chance for cure? Ann Surg, 253: 522–533, 2011.
22) Vermaas M, Ferenschild FT, Nuyttens JJ, et al.: Preoperative radiotherapy improves outcome in recurrent rectal cancer. Dis Colon Rectum, 48: 918‒928, 2005.
23) Kadota T, Tsukada Y, Ito M, et al.: A phase III randomized controlled trial comparing surgery plus adjuvant chemotherapy with preoperative chemoradiotherapy followed by surgery plus adjuvant chemotherapy for locally recurrent rectal cancer:Japan Clinical Oncology Group study JCOG1801 (RC-SURVIVE study). Jpn J Clin Oncol, 50: 953-957, 2020.
24) Dijkstra EA, Mul VEM, Hemmer PHJ, et al.: Re-Irradiation in Patients with Recurrent Rectal Cancer is Safe and Feasible. Ann Surg Oncol, 28: 5194-5204, 2021.
25) Denost Q, Frison E, Salut C, et al.: A phase III randomized trial evaluating chemotherapy followed by pelvic reirradiation versus chemotherapy alone as preoperative treatment for locally recurrent rectal cancer - GRECCAR 15 trial protocol. Colorectal Dis, 23: 1909-1918, 2021.
26) Roeder F, Goetz JM, Habl G, et al.: Intraoperative Electron Radiation Therapy (IOERT) in the management of locally recurrent rectal cancer. BMC Cancer, 12: 592, 2012.
27) Shinoto M, Yamada S, Okamoto M, et al.: Carbon-ion radiotherapy for locally recurrent rectal cancer:Japan Carbon-ion Radiation Oncology Study Group (J-CROS) Study 1404 Rectum. Radiother Oncol, 132: 236-240, 2019.
28) Hiroshima Y, Ishikawa H, Murakami M, et al.: Proton Beam Therapy for Local Recurrence of Rectal Cancer. Anticancer Res, 41: 3589-3595, 2021.
PDFを閲覧するためには Adobe Reader が必要です。