日外会誌. 122(5): 517-519, 2021
定期学術集会特別企画記録
第121回日本外科学会定期学術集会
特別企画(1)「各領域から考える外科専門医制度」
3.心臓血管外科修練と外科研修の新しい関係性を求めて
|
川崎医科大学 心臓血管外科 種本 和雄 (2021年4月8日受付) |
キーワード
心臓血管外科専門医, 血管内治療, 大動脈弁置換術, 低侵襲治療, ステントグラフト内挿術
I.はじめに
外科専門医のサブスペシャルティとして発展してきた心臓血管外科専門医制度1)であるが,新専門医制度への移行および低侵襲治療の普及といった新しい時代に直面し,大きな変革を迫られている.この局面で,心臓血管外科医育成の現場から,われわれの考える外科専門医制度との関係性について述べてみたい.
II.時代を追って変わる外科専門医制度との関係性
現在,現場で活躍している50歳以上の心臓血管外科医の多くは,まず麻酔と消化器一般外科で外科の基本手技のトレーニングを受けた後に,専門領域として心臓血管外科に進んだ経歴の持ち主が多いのではないか.冠動脈バイパスのために胃大網動脈をharvestする折にも,躊躇なく開腹および腹腔内操作が出来るので,このようなトレーニングは現在でも大切であると感じている.一方で,消化器外科にラパロスコピー,呼吸器外科にVATSが導入されて大半の手術が低侵襲手術となったように,心臓血管外科でも低侵襲治療の一つとして血管内治療が導入され,長足の進歩を遂げてきた.
III.低侵襲心臓血管外科治療の現状とトレーニングの特殊性
心臓血管外科領域において低侵襲手術の多くを占めるのが,血管内治療である.閉塞性動脈硬化症などに対するバルーン拡張術・ステント留置術はずいぶん以前から行われており,バイパス手術との棲み分けもある程度は確立してきている.しかしながら,内科医の参入もあってその適応等についてしばしば問題となっている領域であり,外科としては譲ることのできない分野である.
また,大動脈瘤に対するステントグラフト内挿術は,2006年にディバイスが保険償還されるようになり,その症例数は飛躍的に伸びている.現在,腹部大動脈瘤の6割以上が,また胸部大動脈瘤の4割前後がステントグラフトで治療されている.今後,ディバイスの進歩に加え,患者の高齢化,ハイリスク化がますます進んでくれば,さらに多くの患者がステントグラフト内挿術で治療されるようになると見込まれる.
さらに,心臓弁膜症に対しては,カテーテル大動脈弁植え込み術(以下,TAVI)が行われている.外科的な大動脈弁置換術が開胸と人工心肺の使用・心停止を必須とするのに対し,TAVIは鼠径部や心尖部などからのアプローチで行われる.人工心肺の使用も心停止も必要なく,低侵襲性の面では従来型の外科的大動脈弁置換術は太刀打ちできるものではない.TAVIは,2002年にフランスで初めて行われ,ディバイスの進歩とともに急速に世界中に広がっている.ドイツでは2013年に外科的な単独大動脈弁置換術の数をTAVIの数が上回り,米国でも2016年に同じことが起き,数の上で外科的大動脈弁置換術とTAVIの開きは年々大きくなっている.また,リスク面では,より低リスクの症例にもTAVIの適応が年々広がっていることは明らかである.わが国でも2013年に保険償還され,施行施設,施行症例数は共に年々増加の一途を辿っている.
下肢静脈瘤についても従来はストリッピング(抜去)術が主流であったが,最近は下肢静脈瘤血管内治療(レーザー,高周波)が主流となり,医療用瞬間接着剤による血管内塞栓術の普及も進み,下肢静脈瘤治療は血管内治療がほぼ全てとなったと言っても過言ではない.
このように心臓血管外科のほとんどの領域で,手術の多くが血管内治療となっているのが現状である.血管内治療は従来型の外科治療の延長線上にあるものではなく,むしろカテーテル操作の発展形であり,その基礎はカテーテル技術にある.これを「外科治療ではない」と修練メニューから外せば,血管内治療はカテーテル技術に長けている内科医に首座を奪われ,心臓血管外科の担当領域が狭まるだけでなく,心臓血管外科を目指す若手の減少にもつながる.何よりも,実際の手術で患部をこの目で見てきている外科医が関与しないという事態になれば,治療を受ける患者が大きな不利益を被ることは確実であり,是非とも避けなければならないと考えている.
IV.心臓血管外科専門医制度における血管内治療への対応
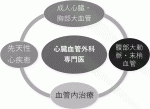
この血管内治療(いわゆる「wire skill」)の普及を受けて,心臓血管外科専門医制度では成人心臓大血管,小児先天性心疾患,腹部・末梢血管の従来の3本柱に加え,血管内治療を新たに4本目の柱とし,その重要性を強調してきた(図1).欧米でも血管内治療技術の修得を如何に効率的に行わせるかが話題となっている2).そのために海外の学会でも「Wire skill for surgeons」という半日の教育セッションが組まれ,ハンズオンを含めて多くの外科医が受講している.このように,若手外科医にとってこの領域の知識と技能の修得は必須であり,新時代の心臓血管外科診療を行うためには極めて重要な研修項目である.
V.外科専門医制度へのお願い
現在の外科専門医修練カリキュラムでは,従来通り消化器外科の比率が高く,必要な症例経験数が他領域ではすべて10例である中で消化器外科だけ50例が求められる現状について,改善の要求をしてきた.その背景には上記のごとく,われわれの世代とは違った内容のトレーニングの機会と時間を提供する必要が生じている実態があり,わが国の心臓血管外科トレーニングシステムだけが世界から後れを取ることは許されないとの切実なニーズに基づいた要求である.今後も外科専門医制度と心臓血管外科専門医制度が互恵的関係を築いていくためにも,ここは重要な点であると考えている.
VI.おわりに
今後,AIなどのツールが専門医育成に使われるような新しい時代に入ってくると思われるが,外科専門医制度のサブスペシャルティとして,外科全体の発展のため,新しい時代にマッチした若手の育て方について今後も議論を重ねていきたい.
利益相反:なし
文献
1) Tanemoto K , Yokoyama H , Okita Y , et al.: Cardiovascular surgery training in Japan. J Thorac Cardiovasc Surg, in press, 2021.
2) Starnes VA : Thoracic surgical education in a changing paradigm. J Thorac Cardiovasuc Surg, 161: 713-722, 2021.
PDFを閲覧するためには Adobe Reader が必要です。