日外会誌. 121(1): 128-130, 2020
定期学術集会特別企画記録
第119回日本外科学会定期学術集会
特別企画(7)「医療安全―患者と医師が信頼しあえる外科医療を目指して」
6.当院におけるハイリスク症例カンファレンスおよびM&Mカンファレンス
|
東邦大学医療センター大森病院 渡邊 正志 (2019年4月20日受付) |
キーワード
ハイリスク症例カンファレンス, M&Mカンファレンス, TeamSTEPPS
I.はじめに
消化器外科医より医療安全専従医になり,10年目となっていますが,当院で定着しつつあるハイリスク症例カンファレンス(以下,ハイリスクカンファ)およびM&Mカンファレンス(以下,M&M)について紹介する.
TeamSTEPPS1)の概念は多職種連携チームで医療を行っていくうえでは大切で,特にチーム会議推進ツールであるBrief,Huddle,Debriefは役に立つ.Briefは入院前や手術に際して医療スタッフが集まって,治療計画を作る,もしもを想定する会議である.ハイリスクカンファはこれにあたる.Huddleは患者の状況にメンバーが逸脱や懸念を感じた際に集まって,状況を確認し,もしもを想定する会議で,術中の術者と助手のひそひそ話も時にこれにあたる.Debriefはメンバーが集まっての振り返りで,うまくいった点,改善すべき点などについて話合う会議で,M&Mもこれにあたる.いずれの会議もチームの学びの場であり,結束を固めて,一体化するのに役立つ.
II.ハイリスク症例カンファレンス
当院におけるハイリスクカンファの司会は医療安全部門医師が行い,まずは参加者すべての自己紹介から開始している.発言しやすい環境作りがチームの一員としての意識をアップすることを可能とする.ハイリスクカンファで話合う内容は,今,この患者のために何ができるか,どの治療が資源の活用を最良にし,満足した患者/依頼者を生み出すか?というもので,具体的には患者の状態認識,患者の意思・リスク(具体的な兆候・対応)・手技・ケアの確認であり,いつ,誰が,どのように「介入」するか,「介入」について決めておく,これによってイメージを一致することができる.
当院では術前に外科医より麻酔科にリスクが高い患者が依頼され,麻酔科医が,術前に複数診療科/多職種での協議を行うことが望ましいとした時に,外科医が電子カルテ内の申請書に記載するのが始まりで,看護師や薬剤師,臨床工学士,時に患者の参加も申請できるようになっている.医療安全部門が開催日・時間調整をする訳だがこれが大変で,Web参加が可能となっている.
2015年3月より開始して約4年間に85回開催されており,最近の3年間は月2回弱のペースであった.消化器外科例,呼吸器外科例が多かったが手術例以外も9回(10.6%)開催されていた.1回だけであるが,患者が参加することもあった.ハイリスクカンファにより多職種診療チームが作りやすくなり,診療科の壁や職種の壁が低くなってきている.開催回数を倍増したいが,麻酔科の調節とネット参加が倍増のカギのように思える.
III.M&Mカンファレンス
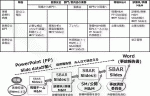
本来M&Mは合併症・死亡事例に対して,担当診療科等が自主的に開催するものだが,当院においては医療安全委員会が問題とした事例においては開催要請をしている.現場で発生した問題は当該関係者を含めた調査のなかで詳細な要因分析がなされないといつまで経っても再発防止,改善案の策定には繋がらないし,再発防止・改善策の実行もなされない.現場主導が原則となる.特定機能病院であるので,問題事例は発生より2週間以内に登録機関(日本病院機能評価機構)への外部報告が義務付けられている.外部報告対象例であれば調査して改善策の策定が必須で,当院ではPowerPoint slideを使った発表と討議,つまり症例報告形式で事例の検証を行っている.TeamSTEPPS1)の報告ツールとして有名であるSBARは,症例報告において同時に多くのスタッフに事例の理解を得てもらうのにも有効で,Situation,Background,Assessment/Analysis,Review of Literature /Recommendationの順にslideを作成して展開することで必要な検証ができる2).
まず現場からの報告に対して医療安全部門がカルテ内容を見て,説明や記録がどのようになっているか確認するところから始まる(図1).問題がありそうな事例は医療安全部門で今後の検証をslideで行うための足がかりとして,事例紹介・分析・改善策の原案slideを何枚か作成している.医療安全委員会では作成されたSBAR形式slideを見ながら,さらに分析,疑問点の抽出,改善策の策定等がなされ,数枚のslideが増加する.委員会で外部報告をするかどうか,現場にてM&Mを行ってもらうかが決定し行ってもらう場合は,医療安全部門より,事例の発生現場に対して委員会で追加したslide を使ったM&Mを依頼する.この際,検討方法を提示し,さらにslideを追加・充実するように要請する.時に事例はCognitive biasに支配され発生することがあり,これも検討するように依頼している3)(図2).当該関係者を含む現場チームによるM&Mによりslideが増加して,続いてこのslideを使用して医局・病棟M&Mがなされ,さらに意見が集約され,slideが増加する.外部委員を含む事故調査委員会もこの流れのなかで行っており,患者・家族の説明にもこのslideを使用している.M&M時の検討方法の提示だが,チーム医療不全を防ぐBrief・Huddle・Debriefの会議推進やチーム医療に即したルールや手順作りを検討するよう提示している.
特定の診療科にM&M依頼が集中している現状で,院内の至る所でSBAR式症例報告によるM&Mが頻回に行われることにより,多職種チーム医療へのシステム改善がなされるものと思われる.

IV.おわりに
ハイリスクカンファおよびM&Mが活性化するには医療安全部門の現場介入が必要な状況で,多職種チームによる会議を増やすように誘導することが医療を安全にし,結果として患者と医師が信頼しあえる医療になるのではないかと考えている.
利益相反:なし
文献
1) TeamSTEPPS, Strategies and tools to enhance performance and patient safety. https://www.ahrq.gov/teamstepps/index.html, (アクセス日: 2019.05.13).
2) Anesthesia morbidity & mortality meetings. https://www.aagbi.org/sites/default/files/SALG-M%26M-TOOLKIT-2013_0%281%29.pdf, (アクセス日: 2019.05.13).
3) Calder LA, Kwok ES, Adam Cwinn A, et al.: Enhancing the quality of morbidity and mortality rounds:the Ottawa M&M model. Acad Emerg Med, 21: 314-321, 2014.
PDFを閲覧するためには Adobe Reader が必要です。